
Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Kanko's decalving folliculitis som orsak till alopecia areata
Medicinsk expert av artikeln
Senast recenserade: 04.07.2025
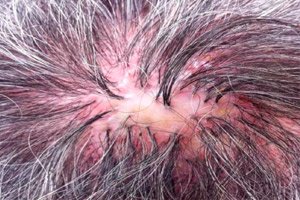
Follikulit dekalvans (synonym: sykosiform atrofisk follikulit i huvudet (folliculitis sycosiformis atrophicans capitis, Hoffmann E. 1931) beskrevs först av Quinquaud (Quinquaud Ch.E. 1889). Denna mycket sällsynta dermatos är en kronisk bakteriell follikulit i hårbotten, som slutar i atrofisk alopeci (pseudopelad tillstånd; decalvo (lat.) - att göra skallig); andra områden av huden kan också drabbas, särskilt de som är täckta med borstigt och långt hår. En liknande process i ansiktet, i området för skäggväxt, som beskrevs under samma år, fick andra namn: lupoid sykos (sycosis lupoides, Brocq L., 1888); ärrbildning i sykosiformt erytem (ulerythema sycosiforme, Unna P., 1889; ovkr (grekiska) = ule (latin) = ärr); sykosiform atrofisk follikulit (folliculitis sycosiforme atrophicans barbae, Hoffmann E., 1931).
Således gav olika forskare olika namn till samma dermatos, där de viktigaste, ur deras synvinkel, karakteristiska dragen lyftes fram: kronisk follikulit, liknande förlopp och utgång diskoid lupus erythematosus (atrofi); erytem med sykosiforma manifestationer och ärrbildning; kronisk follikulit, liknande sykos, men leder till atrofi. Redan i de första beskrivningarna av dekalvansfollikulit och lupoid sykos avslöjades gemensamma drag för båda dermatoserna, vilket bestämde deras kliniska manifestationer: kronisk follikulit, som utan pustulation och sårbildning leder till atrofi och ihållande skallighet, hög resistens mot terapi. Skillnaderna ligger i fördelningen av kronisk follikulit (follikulit grupperad i små fokus - i jämförelse med de bildade stora individuella fokusen) och deras dominerande placering (på hårbotten eller ansiktshuden). Senare visade det sig att lupoid sykos (LS) förutom ansiktshuden också kan påverka hårbotten, såväl som huden i blygd- och armhålorna. Först många år senare stod det slutligen klart att den lupoida sykos som beskrivs av Brok inte är en oberoende nosologisk form, utan duplicerar samma sjukdom - dekalvans follikulit är en unik och sällsynt klinisk variant.
Orsaker till follikulit dekalvans
Det orsakande medlet anses vara Staphylococcus aureus, dessutom är kolonisering av hårsäckar av gramnegativ mikroflora också möjlig. Behandling med bredspektrumantibiotika ger dock endast en tillfällig terapeutisk effekt, strikt begränsad av behandlingens varaktighet. Detta bekräftar makroorganismens dominerande roll, förändringar i dess reaktivitet och en minskning av immunförsvaret.
Patogenes
Seborroiskt tillstånd, minskad resistens orsakad av diabetes mellitus, kronisk nefrit, dysproteinemi och andra faktorer som leder till hämning av immunsystemet kan predisponera för denna dermatos. Fall av spontan läkning av dekalvansfollikulit (DF) efter borttagning av kariesartade tänder komplicerade av parodontit har beskrivits. Kolonisering av hårsäckar av bakterier är troligtvis endast en patogenetisk länk. Anledningen till att kronisk follikulit slutar med hudatrofi och ihållande skallighet är fortfarande oklar. Hos patienter med dekalvansfollikulit, eller lupoid sykos, lyckas moderna forskningsmetoder alltid upptäcka specifika och signifikanta störningar i immunsystemets, inre organens och andra kroppssystems funktion.
Symtom på Kencos dekalvans follikulit
Follikulit dekalvans förekommer vanligtvis isolerat i hårbotten, främst i tinning- och parietala områden. Lesionerna i frontalområdet är belägna vid hårväxtgränsen och liknar ophiasis. I vissa fall påverkas även armhålan och blygdområdet. Utslag av inflammatoriska follikulära noduler, mer sällan pustler, orsakar vanligtvis inte subjektiva förnimmelser och är därför ofta synliga. Storleken på utslagselementen varierar från ett nålshuvud till en lins. I mitten penetreras papulära och pustulära element av oförändrat eller trasigt hår, och en liten krona av hyperemi syns i deras omkrets. Follikulit kännetecknas av extremt långsam utveckling; de existerar under lång tid utan märkbar dynamik och slutar ofta inte med bildandet av en pustule. Individuella follikulära pustler uppträder först efter en lång utveckling av follikulära papler ("sekundär pustule" enligt Mashkilleyson LN, 1931). I mitten av små grupperade härdar bildas gradvis en mild ärrbildning med ihållande skallighet. När flera intilliggande härdar slås samman bildas större härdar av ärrbildning, inom vilka enskilda hårstrån ibland bevaras. I kantzonen fortsätter nya follikulära noduler och pustler, fjäll och skorpor att dyka upp, vilket orsakar långsam perifer tillväxt. Således leder dekalvansfollikulit till bildandet av härdar av atrofisk skallighet i olika storlekar och former (pseudopelad tillstånd). Dermatosens förlopp är kroniskt och varar i många år och till och med årtionden. Ibland reduceras antalet nya follikuliter som uppträder i omkretsen av härdar av atrofisk skallighet till ett minimum. Dekalvansfollikulit i hårbotten kan kombineras med härdar av lupoid sykos (LS) på ansiktets hud eller andra lokaliseringar.
Lupoid sykos drabbar främst medelålders och äldre män. Den vanliga lokaliseringen av en eller två fokus för LS är de laterala ytorna av de håriga kinderna, tinningarna, mer sällan - hakan och överläppen (Milman IS, 1929). Lesionen är oftast ensidig och är belägen i hårväxtområdet i tinningregionen eller på kinden ovanför de horisontella och stigande grenarna av underkäken. En LS-lesion kan förekomma isolerat som en stor enskild lesion och i hårbotten. Initialt, mot bakgrund av hyperemi, uppträder grupperade inflammatoriska follikulära noduler och pustler i samma område, såväl som små follikulärt belägna ljusgula skorpor och gråaktiga fjäll, som lätt kan avlägsnas genom skrapning. Dessa element smälter samman och bildar en tydligt definierad rund eller oval inflammatorisk plack med en diameter på 2-3 cm eller mer, vinröd i färgen (som vid erysipeloid) med ett platt smärtfritt infiltrat vid basen. Gradvis, i dess centrala del, blir huden blek, tunnare, slät, utan hår och något insjunken: ett karakteristiskt drag för det bildade fokuset vid lupoid sykos utvecklas - central atrofi. Inom dess gränser uppstår inga nya utslag längre och enskilda hårstrån eller hårtofsar som växer från en eller flera folliklar kan fortfarande finnas kvar. Fokusets perifera zon, cirka 1 cm bred, är något upphöjd, mer mättad med röd färg och måttligt infiltrerad. Många follikulära papler med sällsynta follikulära pustler finns i den, av vilka några uppfattas som bubblor. I mitten av dessa element finns fortfarande bevarade hårstrån, av vilka några är avbrutna, samt ett betydande antal lätt avtagbara follikulärt belägna skorpor och fjäll. Lesionen ökar långsamt i storlek på grund av uppkomsten av ny follikulit och enskilda follikulära pustler i den perifera zonen. Ibland dominerar lesionens tillväxt i en av dess fokus, vilket förändrar de runda konturerna. Vid diaskopi av lesionens kant bestäms inte "äppelgelé"-symtomet. LS fortskrider kroniskt i många månader och år. Kliniska manifestationer av lupoid sykos i hårbotten är slätare. I den bildade lesionen dominerar en slät, hårlös atrofisk zon. I den perifera timmen saknas den upphöjda åsen, det finns endast individuella, långvariga follikulit och pustler omgivna av en smal kant av hyperemi, såväl som isolerade små fjäll och skorpor. Således är manifestationerna av lupoid sykos och dekalvansfollikulit praktiskt taget oskiljbara i hårbotten. Patienternas allmäntillstånd är inte stört, subjektiva förnimmelser är vanligtvis frånvarande, besvären är begränsade till en kosmetisk defekt.
Histopatologi
I epidermis finns en liten fokal hyperkeratos, fransade hornmassor, uttalad akantos. Cellerna i det taggiga lagret är kraftigt förändrade, särskilt i de nedre raderna, där det finns tecken på uttalad vakuolär dystrofi. Hårsäckarnas öppningar är avsevärt utvidgade, fyllda med hornmassor. I dermis finns ett tätt perivaskulärt och perifollikulärt lymfohistiocytiskt infiltrat, mindre vanliga plasmamastceller och neutrofiler. I vissa fall består infiltratet nästan helt av plasmaceller. I det slutliga atrofiska stadiet skiljer sig den patomorfologiska bilden lite från de förändringar som är karakteristiska för pseudopelade tillståndet i det sena stadiet.
Diagnos av Kencos dekalvansfollikulit
I hårbotten differentieras manifestationer av dekalvansfollikulit eller lupoid sykos främst från de sjukdomar som manifesterar sig som kronisk follikulit och follikulära pustler och leder till ett pseudopelat tillstånd. Därför, när atrofi av DF (eller LS) inte har bildats i den centrala delen av lesionen, differentieras den från mykos i hårbotten, inklusive den skutulära formen av favus, vulgär sykos och senare - med nekrotisk akne, follikulit och perifollikulit som abscesserar och undergräver Hoffmanns huvud, histiocytos från Langerhans-celler och erosiv pustulär dermatos. Eftersom follikulära papler och tuberkler i hårbotten kan likna kronisk follikulit och pustler. Den differentieras också från follikulär lichen planus, lupus erythematosus, lupus tuberculosis, lupoid leishmaniasis och tuberkulär syfilis. Histologisk undersökning av typiska utslagselement (follikulit, pustler etc.) från lesionens aktiva perifera zon ger betydande hjälp vid fastställandet av den slutliga diagnosen.
Differentialdiagnostik vid mykos i hårbotten. Anledningen till mykologisk undersökning är förekomsten av fjällande, förändrat hår, gula skorpiga fjäll, follikulära pustler, inflammatoriska follikulära noduler och knutar, variga-blodiga skorpor med hårfragment och foci av ärrbildning i hårbotten av varierande storlek. Vid förekomst av dessa manifestationer, särskilt hos barn och äldre patienter, är det lämpligt att utesluta mykos i hårbotten. Vid undersökning av andra hudområden, var uppmärksam på tillståndet hos nagelplattorna på händer och fötter. Det är nödvändigt att genomföra en fluorescerande studie av hår, mikroskopisk och kulturell studie av förändrat hår, hud- och nagelfjäll, skorpor, variga flytningar. Den snabbaste och mest informativa är en mikroskopisk undersökning av det förändrade håret (trasigt på hudnivå, med utseendet av "svarta prickar", och på en höjd av 3-5 mm, med en hatt vid basen, grå, matt, deformerad i form av "fläckar", "utropstecken"). Upptäckt av svampelement, förtydligande av hårlesionens egenskaper genom det gör det möjligt för läkaren att diagnostisera mykos i hårbotten och få en uppfattning om patogenens släkt och sjukdomens sannolika epidemiologi.
Lupoid sykos (LS, eller DF) skiljer sig från vulgär sykos genom dominansen av långvarig follikulit, varav endast en liten del slutar med bildandet av follikulära pustler, närvaron av 1 eller 2 (med DF - fler) tydligt definierade fokus med långsam perifer tillväxt och förekomsten av 2 zoner i dem (förutom fokus i hårbotten): en central, bred zon med ärratrofi, och en perifer - smal, serpiginiserande i form av en röd ås, där ny follikulit bildas. Den karakteristiska lokaliseringen av LS skiljer sig också - den temporala regionen och den laterala ytan av kinden, hårbotten och mycket mer sällan - hakan och överläppen, som är favoriter för vulgär sykos. Det är också nödvändigt att ta hänsyn till DS (eller DF) större resistens mot behandling, jämfört med vulgär sykos, samt skillnaderna i den patomorfologiska bilden. Den aktiva perifera zonen i hårbotten vid DF (eller DS), som är viktig för klinisk och histologisk diagnostik, är svagt uttryckt och representeras endast av individuell follikulit och follikulära pustler. På detta sätt skiljer sig dekalvansfollikulit, eller lupoid sykos, från många andra dermatoser i hårbotten, vilket leder till ett pseudopelat tillstånd.
Dekalvans follikulit (eller lupoid sykos) i hårbotten bör differentieras från nekrotisk akne (NA), eller nekrotisk follikulit av denna lokalisering. Med ett gemensamt primärt eruptionselement (follikulit) och kroniskt förlopp av dessa sällsynta dermatoser, skiljer de sig åt i lokalisering och distribution av follikulit, såväl som i hastigheten och egenskaperna hos deras utveckling. För DF, eller LS, i motsats till nekrotisk akne, är långvariga follikulära papler med en diameter på 2-5 mm karakteristiska, som långsamt omvandlas till enskilda pustler utan central nekros och smutsbruna nekrotiska skorpor. Vid DF eller LS grupperas kronisk follikulit, växer perifert och smälter samman utan pustulering, central nekros och klåda, vilket leder till bildandet av släta fokus för atrofisk alopeci (pseudopelad tillstånd). Vid NU är den föredragna lokaliseringen till exempel huden i pannan längs hårväxtgränsen (ett område flera centimeter brett utanför och innanför hårfästet), tinningarna, nacken, och i sällsynta fall kan utslaget sprida sig till öron, näsa, centrala delar av bröstet och ryggen. Vid nekrotisk akne uppstår follikulit hos äldre personer vanligtvis mot bakgrund av seborroiskt tillstånd, åtföljs av klåda och omvandlas snabbt till papulopustulös, sedan till papulonekrotiska element. De är alltid isolerade, avgränsade från varandra, växer inte perifert och smälter därför inte samman till större fokus. Vid NU blir lila-röda follikulära papler och papulopustler med en diameter på 2-4 mm snabbt nekrotiska i mitten och är täckta med smutsbruna nekrotiska skorpor. De är tätt sammanfogade, kvarstår länge, därför dominerar de i kliniska manifestationer och är mest karakteristiska för nekrotisk akne, eller nekrotisk follikulit. Efter att skorporna har lossnat kvarstår isolerade, stämplade, smittkoppsliknande ärr på huden, vilka liknar ärr efter papulonekrotisk tuberkulos eller grupperad tuberkulär syfilis. I hårbotten är ärr efter NU knappt synliga och leder inte till bildandet av snabbt detekterbara foci av ärratrofi. Histologiska förändringar i dessa dermatoser skiljer sig också åt. En särdrag hos den histologiska bilden vid nekrotisk akne är lokaliseringen av en granulocytisk abscess med nekros av hårsäckens trattepitelet inuti follikeln. Det perifollikulära infiltratet består av neutrofiler, lymfocyter och mastceller; det finns vaskulära tromboser i den perifera inflammatoriska zonen.
De initiala manifestationerna av follikulit och perifollikulit med abscesserande och underminerande Hoffmann-sjukdom (FPAP) i hårbotten kan likna dekalvansfollikulit (DF, eller lupoid sykos). Men med bildade kliniska manifestationer har dessa dermatoser liten likhet, vilket är begränsat till kronisk inflammation i hårsäcken och ett långt ihållande förlopp, vilket leder till ärrbildning. Lesionens djup, inflammatoriska förändringar i hårsäckens område, det huvudsakliga utslagselementet och dess utveckling skiljer sig åt. Vid DF (eller LS) grupperas den ytliga kroniska follikuliten i hårbotten och smälter samman till foci utan pustulering, utan bildandet av subkutana abscesserande noder och utan bildandet av fistulära öppningar med purulent-blodig flytning och skorpor. I det centrala, största området av lesionen bildas ett slätt, glänsande, tunt atrofisk ärr (pseudopelad tillstånd). I lesionens marginalzon dominerar follikulära papler med enstaka pustler och en kant av hyperemi i deras omkrets, samt lätt lossnande fjäll och skorpor. Vid FPAP, till skillnad från DF (eller LS), är det dominerande utslaget djupa lymfkörtlar med en diameter på 0,5 till 1,5 cm, som smälter samman, bildar abscess och perforerar vävnader. De uppstår som ett resultat av utvecklingen av djup abscess och underminerande follikulit och perifollikulit. Vid abscess i lymfkörtlarna bildas ett flertal subkutana fistulära kanaler, som verkar underminera huden och öppnar sig på ytan med ett flertal öppningar. Vid tryck på det infiltrerade området med en ojämn yta frigörs varig och blodig flytning samtidigt från flera fistulära öppningar som är placerade på avstånd från varandra, vilket anses vara karakteristiskt för denna sällsynta dermatos. Det är anmärkningsvärt att den djupt (till senhjälmen) penetrerande lesionen inte åtföljs av uttalad hyperemi i hårbotten och förblir något smärtsam. FPAP förekommer endast hos män i åldern 20-30 år med uttalad seborroisk status. I vissa fall kombineras denna dermatos med sfärisk och invers akne. Efter ärrbildning av enskilda FPAP-fokus kvarstår inte bara atrofisk skallighet, utan även hypertrofiska, ojämna ärr, särskilt i occipitala regionen.
I vissa fall är Langerhans cellhistiocytos i hårbotten kliniskt mycket lik manifestationerna av devalverande follikulit, eller lupoid sykos, på denna lokalisering. Dessa sjukdomar är kroniska, fortskrider stadigt och leder till ett pseudopelat tillstånd, där de karakteristiska manifestationerna av den tidigare dermatosen inte bevaras. Hos vissa patienter är lesionen i hårbotten genom histiocytos isolerad, men oftare är det ett fragment av systemiska förändringar orsakade av proliferation av Langerhans celler i huden och synliga slemhinnor eller proliferation av makrofager i andra vävnader (i ben, centrala nervsystemet, i levern, intraorbitalt, etc.). I dessa fall, förutom de vanliga manifestationerna av histiocytos på huden (de kan också likna manifestationer av andra dermatoser: Dariers sjukdom, dekalvansfollikulit, nekrotisk akne, etc.), finns det andra karakteristiska manifestationer av denna mycket sällsynta sjukdom. De vanligaste är således lungskador, destruktionsplatser i benen (särskilt skallen), skador på den bakre hypofysen (vilket manifesterar sig som symtom på diabetes insipidus), exoftalmos orsakad av retrobulbär infiltration av fettvävnad, skador på munslemhinnan (infiltration och svullnad av tandköttet, sår, lossning och tandförlust). I vissa fall är de kliniska manifestationerna av DF och histiocytos i hårbotten mycket lika.
Med stor likhet i de kliniska manifestationerna av dessa dermatoser i hårbotten är det möjligt att urskilja individuella symtom som inte är karakteristiska för diabetesdiabetes. Den mest betydande skillnaden är förekomsten av papulopustulösa och pustulära element i den aktiva zonen av hårbottenhudhistiocytos som inte är associerade med hårsäckar, samt individuella ytliga erosioner och sår med långsträckt form som avslöjas efter att skorporna har lossnat. Dessa lätt smärtsamma ytliga defekter har en långsträckt form (upp till 0,5 cm i bredd och upp till 1 cm i längd), en ojämn yta och sticker ut något ovanför hudnivån. Utvecklingen av dessa element leder till utvecklingen av hudatrofiområden av olika storlekar och former, belägna i omkretsen av en kontinuerlig atrofisk lesion av skallighet, ibland i form av spetsar, vilket orsakar: betydande hårförtunning i denna zon. Kanske hos vissa patienter med diabetesdiabetes, som diagnostiserades utan histologisk bekräftelse.
Förutom dekalvansfollikulit (DF) leder diskoid lupus erythematosus också till tillståndet pseudopelade. I det aktiva stadiet skiljer sig dermatoser åt i olika typer av primära utslagselement. Vid DF är det primära utslagselementet en liten follikulär inflammatorisk papule (2-5 mm i diameter), vars utveckling inte alltid slutar med bildandet av en follikulär pustule. I mitten penetreras dessa element av ett hårstrå (ibland avbrutet), och i omkretsen finns en smal krona av hyperemi. Skrapning av utslaget orsakar inte svår smärta, och gråaktiga fjäll och ljusgula follikulära skorpor separeras lätt från den drabbade ytan. I den centrala delen av lesionen inträffar ytlig atrofi av huden med håravfall utan att nya utslag bildas inuti. DF kännetecknas av ett långt, kroniskt förlopp oavsett årstid och avsaknaden av exacerbationer efter solinstrålning. Lesionen är ofta isolerad, utan fokus på andra platser. I typiska fall av diskoid lupus erythematosus är det primära utslaget en inflammatorisk fläck som omvandlas till en plack med hyperkeratos, vilket leder till atrofi. På dess yta finns fast fästa hyperkeratotiska fjäll med ojämnt placerade hornproppar. Det är smärtsamt att skrapa på lesionerna, fjällen separeras med svårighet från ytan. Längs periferin av de växande lesionerna finns en hyperemisk kant, och i mitten utvecklas hudatrofi med telangiektasi och håravfall relativt snabbt. Återfall av dermatosen förekommer ofta på gamla atrofiska områden av huden. Förutom i hårbotten uppstår lupus erythematosus-lesioner vanligtvis på öronen, näsryggen, kindbenet etc. Vid dessa dermatoser skiljer sig även histologiska förändringar i lesionerna avsevärt.
Follikulär dekalvans (eller lupoid sykos) skiljer sig från follikulär dekalvans lichen ruber genom uppkomsten av det primära eruptionelementet, vilket endast kan observeras i sjukdomens aktiva skede. Vid kanterna av lesionen vid atrofisk alopeci vid DF finns små follikulära inflammatoriska papler med en lång utveckling, vilket leder till enskilda follikulära pustler. Skadan på hårbotten av dessa dermatoser är vanligtvis isolerad, i sällsynta fall kan lupoid sykos (eller DF) också påverka tinningregionen och laterala ytan av kinderna. Vid follikulär dekalvans lichen ruber är det primära eruptionelementet en liten, follikulär, konisk papel med en hornig tagg i mitten, vilket leder till atrofisk alopeci. Upptäckten av lesioner karakteristiska för lichen planus på andra hudområden (inklusive axillära och pubiska områden), på munslemhinnan och naglarna underlättar den preliminära diagnosen. Det är viktigt att bekräfta detta genom histologisk undersökning av den drabbade huden; patomorfologiska förändringar i dessa dermatoser har beskrivits tidigare.
Fokus för dekalvans follikulit (DF, eller luposus sycosis-LS) skiljer sig från luposus tuberkulos i huden (serpiginiserande form) genom utslagets primära element. Lupous tuberkulos (LT), som sällan drabbar hårbotten, kännetecknas av platta, sammanslagna tuberkler, gulröda i färgen, mjuk konsistens med ett positivt "äppelgelé"-symtom under diaskopi. Tuberklerna är inte associerade med hårsäckar, och det finns inga pustler. Vid DF (eller LS), i gränszonen för fokus runt follikulära papler och enskilda pustler, är hyperemi mer uttalad i form av en smal kant, och i den centrala zonen finns det slät, ytlig atrofi av huden med skallighet utan nya aktiva utslag. Vid LT, som ofta är lokaliserad i ansiktet, uppträder färska tuberkler (återfall på ärret) mot bakgrund av hudatrofi, och sårbildning är också möjlig, vilket inte händer vid DF (eller LS). Dermatoser har olika histologiska bilder. DF kännetecknas av intrafollikulära mikroabscesser och perifollikulära, huvudsakligen lymfohistiocytiska infiltrat i dermis. Vid LT är det tuberkulösa granulomet beläget i dermis och består av kluster av epitelioida celler med foci av nekrobios, flera jätteceller belägna bland epitelioida celler och en skaft av lymfoida celler i omkretsen.
Hårbotten drabbas nästan aldrig av leishmaniasis, eftersom håret skyddar mot myggbett. Infektion kan dock uppstå vid hårfästet, vilket leder till utveckling av sen ulcerös (antroponotisk) leishmaniasis, akut nekrotiserande (zoonotisk) leishmaniasis och ännu mer sällan kronisk lupoid (tuberkulös) kutan leishmaniasis (LLC). Alla former av sjukdomen resulterar i ärrbildning och ihållande skallighet inom dess gränser. Manifestationer av den lupoida formen av kutan leishmaniasis kan likna en lesion av dekalvansfollikulit (eller lupoid sykos). Vid differentiering är det nödvändigt att bestämma typen av det primära eruptionselementet, ta reda på från anamnesen om patienten tidigare bott i områden som är endemiska för leishmaniasis, och om patienten har lidit av kutan leishmaniasis tidigare. Till skillnad från DF (LS) kännetecknas LLK av små gulbruna knölar som inte är associerade med hårsäckar och uppträder runt ett ärr eller ärrbildning i leishmaniom. Tuberklerna är vanligtvis lokaliserade i ansiktet och är helt identiska i storlek, färg, konsistens och positiva "äppelgelé"-symtom med de kliniska manifestationerna av den platta formen av lupus tuberkulos i huden. Därför differentieras DF (LS) i övrigt från lupoid leishmaniasis i huden på samma sätt som från lupus tuberkulos. Histologisk undersökning avslöjar ett granulom i LLK-fokus, men den lilla mängden patogen i denna sällsynta form av sjukdomen komplicerar diagnosen. Leishmania kan detekteras i LLK-fokus genom upprepad bakterioskopisk undersökning av tunna utstryk framställda från skrap av tuberkelvävnad och färgade med Giemsa-Romanovsky-metoden.
Dekalvans follikulit (eller DF) skiljer sig från serpiginiserande tuberkulös syfilid i hårbotten (BS) genom det primära eruptionselementet och dess annorlunda utveckling. Vid DF finns små (2-5 mm) inflammatoriska follikulära papler och individuella follikulära pustler, fjäll och skorpor i lesionens perifera zon. Vid tuberkulös serpiginiserande syfilid syns linsstora tuberkler i den perifera delen av lesionen, mörkröda till färgen, släta, halvklotformade, täta och inte associerade med hårsäckar. Längs lesionens kanter är de tätt grupperade och sammanfogade, vissa av dem sårbildande och bildar runda och ovala sår med åsliknande, brant brytande kanter, en fet botten eller blodiga skorpor på ytan. Sådana manifestationer förekommer inte vid DF (eller LS), liksom det kontinuerliga, ojämna, cellulära atrofiska ärret med vågiga konturer och pigmentering längs periferin som kvarstår efter syfilidärrbildning. Patomorfologiska förändringar i lesionerna skiljer sig också åt. Vid tuberkulär syfilid, till skillnad från DF, finns ett granulomatöst infiltrat i dermis.
Erosiv pustulär dermatos i hårbotten är en mycket sällsynt sjukdom av okänd etiologi, nyligen beskriven hos äldre kvinnor. Dermatosen har ett långvarigt kroniskt återfallande förlopp och leder även till ett pseudopelat tillstånd. De kliniska manifestationerna av EPD och DF skiljer sig dock åt. Således uppträder vid EPD platta pustler som inte är associerade med hårsäckar, erosiva-ulcerativa huddefekter och variga-blodiga skorpor i hårbotten. Det bör också beaktas att DF, eller LS, drabbar både kvinnor och män efter puberteten. Den patomorfologiska bilden av dessa dermatoser är också annorlunda. Till skillnad från intrafollikulära mikroabscesser med perifollikulära och perivaskulära lymfohistiocytiska infiltrat i dermis, karakteristiska för DF, åtföljs ospecifik inflammation i dermis vid EG av nekros av epidermis och dess bihang, akantos och subkorneala pustler. Plasmaceller dominerar i det dermala infiltratet; i den initiala fasen finns det tecken på leukocytoklastisk vaskulit. Direkt immunofluorescens är dock vanligtvis negativ.
Behandling av patienter med dekalvansfollikulit
Patienter med misstänkt dekalvansfollikulit (eller lupoid sykos) bör undersökas noggrant för att verifiera diagnosen (inklusive biopsi av den drabbade huden) och för att bestämma den specifika patogenesen för minskad resistens (kroniska infektionsfokus, dekompenserad diabetes mellitus, kronisk nefrit, dysproteinemi, etc.). Allmän och extern behandling av patienter med denna dermatos skiljer sig fundamentalt sett lite från behandlingen av vulgär (stafylokock) sykos. Antibiotika förskrivs systemiskt, med hänsyn till patientens tolerans och bakterieflorans känslighet. Antiseptiska, desinficerande antimikrobiella medel används externt: 0,1% klorhexidinglukonatlösning, dioxidinlösning, 0,01% miramistinlösning, Fukortsinlösning, samt 2% mupirocin eller 10% mafenid i form av en salva, etc. I den aktiva perifera zonen av lesionen avlägsnas hår från de drabbade hårsäckarna. Om dessa medel inte är tillräckligt effektiva rekommenderas det att kombinerade antibiotika med glukokortikosteroider förskrivs i form av spray, lotion eller kräm. Behandlingen förskrivs till patienter under exacerbationer, den utförs under lång tid, i kurer, med byte av läkemedel. Numera förskrivs röntgenbehandling nästan aldrig till lesioner, vilket tidigare användes med en god, men inte alltid långsiktig terapeutisk effekt. Jämförelse av mönster-kopior av lesionerna i dynamik möjliggör snabb bestämning av sjukdomsprogressionen och utnämning av rationell behandling.
Läkarens taktik för pseudopelade
Vid undersökning av en patient med pseudopelada är den primära uppgiften att fastställa den nosologiska formen av den dermatos som lett till fokal atrofisk alopeci. Det är rationellt att först utesluta de sjukdomar som oftast leder till tillståndet pseudopelada: atrofiska former av lichen planus, diskoid eller disseminerad lupus erythematosus, sklerodermi, dekalvansfollikulit, atrofiska former av hudmykos, etc. På vägen till diagnosen förväntar sig läkaren svårigheter på grund av ett antal objektiva faktorer. Således är aktiva manifestationer av dermatos på hårbottenhuden i vissa fall frånvarande eller informativa. Detta kan bero på att sjukdomen har börjat remission eller dess latenta ("pyrande") förlopp. Vid övervägande skador på de djupa lagren av hårbottenhuden är inflammatoriska förändringar på hudytan knappt märkbara. Därför jämnas de karakteristiska manifestationerna av olika atrofiska dermatoser i denna lokalisering ut, vilket orsakar en minskning av deras kliniska skillnader. Det vanliga och dominerande utslaget är fokal hudatrofi med skallighet. Detta komplicerar objektivt diagnosen av den dermatos som ledde till utvecklingen av pseudopelade, särskilt i fall där den är begränsad till hårbotten.
För att ställa en diagnos krävs anamnesdata, objektiv undersökning av inte bara hårbotten utan även resten av hudytan, samt hår, naglar, synliga slemhinnor och laboratorieundersökning (främst mykologisk och histologisk). Baserat på anamnesdata fastställs patientens ålder när fokal atrofisk alopeci upptäcktes. Således tillåter förekomsten av en huddefekt i hårbotten från födseln och avsaknaden av framtida progression oss att misstänka en utvecklingsdefekt - kongenital aplasi i huden. Vissa genodermatoser förekommer ofta hos barn och kan leda till ett pseudopelat tillstånd (till exempel kongenital och vulgär iktyos, kongenital bullös dystrofisk epidermolys, incontinentia pigmenti (hos flickor) eller Siemens follikulär keratos (hos pojkar), etc.).
Vid undersökning av den drabbade hårbotten ägnas särskild uppmärksamhet åt området som gränsar till fokus för atrofisk skallighet, såväl som åt kvarvarande hårstrån i pseudopeladområdet. I sjukdomens aktiva skede kan ett typiskt primärt utslagselement och sekundära utslag hittas i dessa områden. Läkaren måste konsekvent fastställa morfologin hos de primära och sekundära utslagselementen och deras egenskaper (färg, storlek, form, koppling till hårsäcken, förekomst av en hornrygg i mitten, eventuella hårförändringar etc.). I de fall där det primära utslagselementet inte kan detekteras är det viktigt att undersöka de sekundära utslagen (erosioner eller sår, skorpor - purulenta, blodiga, serösa eller nekrotiska etc.), som är en konsekvens av utvecklingen av det primära elementet och därför indirekt hjälper till att fastställa det. Med hänsyn till typen av primärt element i utslaget utförs differentialdiagnostik bland dermatoser som manifesterar sig med samma eller liknande utslag (se diagnostiska algoritmer för dermatoser som leder till ett pseudopeladtillstånd).
Efter att ha genomfört en objektiv undersökning av pseudopeladeområdet och bildat sig en preliminär uppfattning om uppkomsten av den initiala dermatosen, fortsätter läkaren med en grundlig undersökning av patienten. Hela hudytan, tillståndet hos dess bihang och synliga slemhinnor undersöks. Om utslag upptäcks på andra platser (förutom hårbotten) fastställs deras morfologi och nosologi konsekvent. Utanför hårbotten behåller atrofiska dermatoser sina karakteristiska kliniska egenskaper. Detta gäller även patomorfologiska förändringar i huden. Beroende på de kliniska manifestationerna utförs nödvändiga laboratorietester (mykologiska, bakteriologiska, histologiska, immunologiska etc.).
I de allra flesta fall orsakas pseudopelade tillstånd och hudlesioner på andra platser av samma dermatos. Därför är det praktiskt taget avgörande för diagnosen av den underliggande sjukdomen som lett till pseudopelade att klargöra morfologin och nosologin hos utslag på slät hud (eller slemhinna). I varje fall av progressiv pseudopelade är en histologisk undersökning av den drabbade huden nödvändig, eftersom det är orealistiskt att fastställa en tillförlitlig diagnos baserad enbart på den kliniska bilden. Det är lämpligt att göra en hudbiopsi i det område där det finns karakteristiska primära element i utslaget. Slutsatsen om den patomorfologiska strukturen hos det primära utslagselementet är en viktig och avgörande länk för att verifiera diagnosen.

