
Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Akut och kroniskt nefrotiskt syndrom
Medicinsk expert av artikeln
Senast recenserade: 04.07.2025
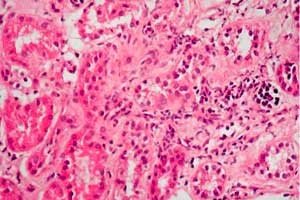
Om patientens njurar påverkas och ödem uppstår, och diagnostik fastställer förekomsten av proteinuri, störningar i elektrolyt-, protein- och fettmetabolismen, kan läkaren diagnostisera "nefrotiskt syndrom" - denna term har använts inom medicin i cirka 70 år. Tidigare kallades sjukdomen nefros eller lipoidnefros.
Nefrotiskt syndrom utvecklas ofta som ett resultat av inflammatoriska processer i njurarna, såväl som mot bakgrund av andra komplexa patologier, inklusive de av autoimmun natur.
Definition av nefrotiskt syndrom: Vad är det?
Den sjukdom vi behandlar är ett komplex av symtom, ett patologiskt tillstånd där det sker en betydande daglig utsöndring av protein med urin (mer än 3,5 g/1,73 m²). Patologin kännetecknas också av hypoalbuminuri, lipiduri, hyperlipidemi och ödem.
Hos friska personer är den dagliga fysiologiska utsöndringen av protein via njurarna mindre än 150 mg (vanligtvis cirka 50 mg). Sådana proteiner representeras av plasmaalbuminer, enzym- och hormonsubstanser, immunoglobuliner och renalt glykoprotein.
Vid nefrotisk patologi upptäcks sådana störningar som hypoalbuminuri, dysproteinemi, hyperlipidemi, lipiduri, samt uttalat ödem i ansiktet, i hålrum och i hela kroppen.
Nefrotiskt syndrom delas in i primära och sekundära typer, beroende på sjukdomens etiologi. Den primära typen talas om om den utvecklas mot bakgrund av andra njursjukdomar. Den sekundära typen diagnostiseras något mer sällan: dess utveckling är förknippad med "intervention" av andra sjukdomar (kollagenos, reumatism, hemorragisk vaskulit, kroniska purulenta-inflammatoriska processer, infektioner, tumörer, allergier, etc.).
Orsaker nefrotiskt syndrom
Orsakerna till nefrotiskt syndrom är varierande, men oftast utvecklas sjukdomen som en följd av glomerulonefrit - antingen akut eller kronisk. Statistik visar att komplikationer uppstår vid glomerulonefrit i cirka 75 % av fallen.
Andra vanliga faktorer inkluderar:
- primär amyloidos;
- hypernefrom;
- nefropati under graviditet.
Sekundärt nefrotiskt syndrom utvecklas mot bakgrund av:
- diabetes mellitus;
- infektiösa patologier (såsom malaria, syfilis, tuberkulos);
- autoimmuna sjukdomar (systemisk lupus erythematosus, systemisk sklerodermi, reumatoid artrit);
- allergiska processer;
- periarterit;
- septisk endokardit;
- hemorragisk vaskulit;
- lymfogranulomatos;
- allvarlig berusning;
- maligna processer;
- trombotiska komplikationer som påverkar njurvenerna, nedre hålvenen;
- täta och långa behandlingskurer med olika läkemedel, inklusive kemoterapi.
Denna typ av utveckling av nefrotisk sjukdom, vars orsak inte kan fastställas, kallas idiopatisk. Den förekommer främst hos barn.
Riskfaktorer
Utvecklingen av nefrotiskt syndrom kan utlösas av följande riskfaktorer:
- långvarig eller regelbunden behandling med icke-steroida antiinflammatoriska läkemedel (acetylsalicylsyra, voltaren);
- frekvent och långvarig antibiotikabehandling;
- infektionssjukdomar (tuberkulos, syfilis, malaria, hepatit B och C, humant immunbristvirus);
- allergiska processer;
- autoimmuna processer;
- endokrina sjukdomar (sköldkörtelsjukdom, diabetes, etc.).
Patogenes
Idag finns det ett antal teorier som förmodligen förklarar utvecklingen av nefrotiskt symtomkomplex. Det immunologiska konceptet för sjukdomen anses vara det mest trovärdiga. Dess bevis är den frekventa utvecklingen av patologi hos personer med allergiska och autoimmuna processer i kroppen. Denna teori bekräftas också av den höga andelen framgångsrik behandling med hjälp av immunsuppressiva medel. Under utvecklingen av nefrotiskt syndrom bildas immunkomplex i blodet, vilka är en konsekvens av förhållandet mellan interna och externa antigener och antikroppar.
De bildade immunkomplexen kan sätta sig inuti njurarna, vilket orsakar en inflammatorisk reaktion. Mikrocirkulationsstörningar uppstår i glomeruliernas kapillärnätverk, och koagulationen inuti kärlen ökar.
Glomerulär filtration försämras på grund av förändringar i permeabilitet. Som ett resultat försämras proteinmetabolismen: protein kommer in i urinen och lämnar kroppen. Ökad proteinutsöndring orsakar hypoproteinemi, hyperlipidemi, etc.
Vid nefrotiskt syndrom förändras även organets utseende: njurarna ökar i volym, märgen ändrar färg och blir rödaktig, och cortexen blir gråaktig.
Patofysiologi
Utsöndringen av protein med urin sker som ett resultat av störningar som påverkar endotelcellerna i kapillärnätverket, det glomerulära basalmembranet - det vill säga strukturer som normalt filtrerar plasmaprotein selektivt, strikt enligt en viss volym och massa.
Processen för skador på de listade strukturerna är dåligt förstådd vid primära glomerulära lesioner. Förmodligen börjar T-lymfocyter att utsöndra överdrivet mycket cirkulerande permeabilitetsfaktor, eller undertrycka produktionen av den hämmande permeabilitetsfaktorn, som svar på uppkomsten av odefinierade immunogener och cytokiner. Bland andra troliga faktorer kan ärftliga anomalier hos proteiner som utgör den glomerulära diafragmans slits inte uteslutas.
Symtom nefrotiskt syndrom
Kliniska manifestationer beror till stor del på den underliggande orsaken till patologin.
De första huvudtecknen är ödem, ökande anemi, allmän försämring av hälsan och nedsatt diures mot oliguri.
Den allmänna bilden av nefrotiskt syndrom representeras av följande symtom:
- grumlig urin, en kraftig minskning av dess dagliga volym;
- varierande grad av svullnad, från måttlig till mycket stark;
- förlust av styrka, ökande känsla av trötthet;
- aptitlöshet, törst, torr hud och slemhinnor;
- sällan (till exempel vid ascites) – illamående, diarré, magbesvär;
- frekvent smärta i huvudet, i nedre delen av ryggen;
- muskelkramper och smärta (vid långvarigt nefrotiskt syndrom);
- dyspné (på grund av ascites och/eller hydroperikardit);
- apati, brist på rörlighet;
- blek hud, försämrat tillstånd hos hud, naglar, hår;
- ökad hjärtfrekvens;
- utseendet på en tjock beläggning på tungans yta, en ökning av bukens storlek;
- tecken på ökad blodkoagulation.
Nefrotiskt syndrom kan utvecklas i olika takt – både gradvis och snabbt. Dessutom skiljer man mellan rent och blandat sjukdomsförlopp. Skillnaden ligger i den ytterligare förekomsten av högt blodtryck och hematuri.
- Ödem vid nefrotiskt syndrom kan uttryckas på olika sätt, men det är alltid närvarande. Initialt ansamlas vätska i ansiktets vävnader - under ögonen, på kinderna, i pannan och underkäken. Detta symptom kallas "nefrotiskt ansikte". Med tiden sprider sig vätskeansamlingen till andra vävnader - svullnad i extremiteterna, nedre delen av ryggen observeras, ascites, hydroperikardium, hydrothorax utvecklas. I svåra fall utvecklas anasarka - svullnad av kroppen som helhet.
Mekanismen bakom ödem vid nefrotiskt syndrom kan vara olika. Till exempel provoceras ödem ofta av en ökad halt natriumklorid i blodomloppet. Med en överskottsvolym av vätska i kroppen börjar fukt tränga in genom kärlväggen i angränsande vävnader. Dessutom åtföljs nefrotiskt syndrom av en ökad förlust av albumin med urin, vilket leder till en obalans i onkotiskt tryck. Som ett resultat kommer fukt ut i vävnaderna med ytterligare kraft.
- Oliguri vid nefrotiskt syndrom är farligt eftersom det kan provocera fram utvecklingen av en komplikation som njursvikt. Hos patienter kan den dagliga urinvolymen vara 700-800 ml eller ännu mindre. Samtidigt innehåller den betydligt mer protein, lipider, patogena mikroorganismer, och ibland finns blod närvarande (till exempel vid glomerulonefrit och systemisk lupus erythematosus).
- Ascites vid nefrotiskt syndrom observeras mot bakgrund av ett allvarligt patologiskt förlopp. Vätska ansamlas inte bara i vävnaderna utan även i kroppshåligheterna - i synnerhet i bukhålan. Samtidig bildning av ascites med ansamling av fukt i perikard- och pleurahålorna indikerar det förestående uppkomsten av diffust (utbrett) ödem i kroppen. I en sådan situation talar man om utveckling av allmän vattusot eller anasarka.
- Arteriell hypertoni vid nefrotiskt syndrom är inte ett grundläggande eller obligatoriskt symptom. Blodtrycksindikatorerna kan öka vid ett blandat förlopp av nefrotiskt syndrom - till exempel vid glomerulonefrit eller systemiska sjukdomar.
Nefrotiskt syndrom hos vuxna
Vuxna lider av nefrotiskt syndrom huvudsakligen i åldern 30-40 år. Patologin observeras oftast som en följd av tidigare glomerulonefrit, pyelonefrit, primär amyloidos, hypernefroma eller nefropati under graviditeten.
Sekundärt nefrotiskt syndrom är inte direkt relaterat till njurskador och uppstår under påverkan av kollagenoser, reumatiska patologier, purulenta processer i kroppen, infektions- och parasitsjukdomar.
Nefrotiskt syndrom utvecklas ungefär lika ofta hos kvinnor och män. I de flesta fall manifesterar sig sjukdomen enligt ett "scenario", där det ledande symtomet är proteinuri över 3,0 g/dag, ibland upp till 10–15 g eller ännu mer. Upp till 85 % av proteinet som utsöndras i urinen är albumin.
Hyperkolesterolemi kan också nå en maximal nivå på 26 mmol/liter eller mer. Medicin beskriver dock även fall där kolesterolnivåerna låg inom de övre normala gränserna.
När det gäller svullnad anses detta symptom vara ganska specifikt, eftersom det förekommer hos de flesta patienter.
Nefrotiskt syndrom hos barn
Nefrotiskt syndrom är hos den överväldigande majoriteten av barn idiopatisk. Patogenesen för detta sjukdomstillstånd, som uppstår med minimala störningar, har ännu inte studerats fullständigt. Förmodligen sker en ökning av glomerulär permeabilitet för plasmaprotein på grund av påverkan av cirkulationsfaktorer på glomeruliernas kapillärnätverk, med efterföljande skador på diafragman mellan podocyternas utskott. Troligtvis utsöndrar aktiva T-mördare lymfokiner som påverkar glomeruliernas penetrationsförmåga i förhållande till plasmaproteiner, vilket leder till proteinuri.
De första kliniska tecknen hos barn är svullnad, som kan uppstå gradvis eller intensivt och påverka mer och mer vävnad.
Prognosen för nefrotiskt syndrom i barndomen beror på svaret på behandling med glukokortikosteroider och immunsuppressiva medel. Vid steroidkänsligt nefrotiskt syndrom uppnås remission i 95 % av fallen, utan försämrad njurfunktion.
Den steroidresistenta varianten kan utvecklas till det terminala stadiet av kronisk njursvikt (inom 5–10 år).
Stages
- Akut nefrotiskt syndrom kännetecknas av svullnad, som uppstår i ansiktet på morgonen och "faller" ner till nedre extremiteterna på kvällen. Grumling och en minskning av mängden urin observeras också. Patienter klagar över svaghet, apati, huvudvärk. Om symtomen inte uppträder kraftigt, utan ökar gradvis, talar de om ett subakut förlopp av sjukdomen.
- Kroniskt nefrotiskt syndrom diagnostiseras när de viktigaste tecknen på patologin uppträder och sedan försvinner (vanligtvis med olika tidsintervall - det vill säga en exacerbation kan inträffa en gång varannan månad, eller efter sex månader). Den kliniska bilden av exacerbationsperioden liknar symtomen på akut nefrotiskt syndrom. Vid regelbundna upprepningar talar de om sjukdomens övergång till en kronisk, återfallande form.
Formulär
Nefrotiskt syndrom delas vanligtvis in i primära och sekundära typer (vi har redan skrivit om detta ovan). Det är dock nödvändigt att uppmärksamma andra befintliga typer av patologi för att utöka den allmänna förståelsen av sjukdomen.
- Medfött nefrotiskt syndrom är en patologi som utvecklas hos ett spädbarn före 3 månaders ålder. Den medfödda sjukdomen kan vara primär (genetiskt betingat syndrom) eller sekundär (mot bakgrund av medfödda patologier som cytomegalovirus, toxoplasmos, syfilis, tuberkulos, HIV, njurvenetrombos). Primärt syndrom avser en autosomalt recessiv ärftlig patologi som manifesterar sig bokstavligen från barnets första levnadsdag. Vid svår proteinuri och utveckling av njursvikt finns det en hög risk för dödlighet - inom några månader.
- Idiopatiskt nefrotiskt syndrom är en patologi som diagnostiseras hos barn i 90 % av fallen. Det finns flera histologiska former av idiopatisk patologi: minimal change disease, mesangial proliferation och fokal segmental glomeruloskleros. Minimal change disease slutar med fullständig återhämtning hos patienter i 95 % av fallen. Vid mesangial proliferation förekommer diffus proliferation av mesangialceller och matrix i 5 % av fallen. Detsamma observeras vid fokal segmental glomeruloskleros, men bilden kompletteras också av ärrbildning i segmentvävnaden. Idiopatiskt nefrotiskt syndrom förekommer i alla åldrar, oftast i åldern 2-6 år. En mindre infektion eller mild allergi, eller till och med ett insektsbett, kan vara en provocerande faktor.
- Nefrotiskt syndrom vid glomerulonefrit utvecklas i cirka 75 % av fallen. Man kan säga att sjukdomsutvecklingen är en komplikation av glomeruliernas inflammatoriska patologi. Beroende på sjukdomsförloppet skiljer man sig åt följande:
- akut glomerulonefrit med nefrotiskt syndrom (varar mindre än tre månader);
- subakut glomerulonefrit (varar från tre till 12 månader);
- kronisk glomerulonefrit med nefrotiskt syndrom (symtomen ökar under loppet av ett år, det finns en hög risk för att utveckla njursvikt).
- Nefrotiskt syndrom vid amyloidos är en av manifestationerna av systemisk amyloidos, där protein-kolhydratmetabolismen störs och amyloid deponeras i njurvävnaderna - en komplex polysackarid-proteinförening som orsakar en störning i organets funktionalitet. Förloppet av amyloidos är alltid förknippat med utvecklingen av nefrotiskt syndrom med en ytterligare övergång till en kronisk form av njursvikt.
- Nefrotiskt edematöst syndrom diagnostiseras i närvaro av tre obligatoriska komponenter: förändringar i kärlväggarnas permeabilitet, natriumretention och en minskning av blodets onkotiska tryck. Patogenesen för ett sådant syndrom bestäms av förhållandet mellan aktiviteten hos olika kroppssystem som reglerar upprätthållandet av natrium-vattenhomeostas.
- Finskt nefrotiskt syndrom är en autosomalt recessiv typ av medfödd patologi som upptäcks från nyföddhetsperioden till tre månader. Histologi visar tydliga kedjedilatationer av nefronets proximala delar och andra förändringar, såväl som många glomeruli med ökad diameter och fosterglomeruli. Orsaken till denna patologi är en genmutation (genen NPHS1). Användningen av denna term förklaras av den höga förekomsten av denna sjukdom i Finland.
- Den kompletta typen av patologi kännetecknas av en komplett uppsättning symtom som är typiska för denna sjukdom. Ofullständigt nefrotiskt syndrom åtföljs av avsaknaden av något typiskt tecken - till exempel diagnostiseras uttalad proteinuri med mindre ödem.
- Nefrotiskt syndrom vid diabetes mellitus utvecklas mot bakgrund av diabetisk nefropati. Detta patologiska tillstånd anses vara mycket farligt för patienten och består av flera stadier: mikroalbuminuri, proteinuri och det terminala stadiet av kronisk njursvikt. Utvecklingen av nefrotiskt symtomkomplex beror i detta fall på förändringar och störningar som vanligtvis uppstår under det långvariga förloppet av diabetes mellitus.
- Infantilt nefrotiskt syndrom är en pediatrisk term som betyder att sjukdomen förekommer hos barn under 1 år.
- Nefrotiskt syndrom vid SLE orsakas av utvecklingen av så kallad lupusnefrit, en av de farligaste och prognostiskt viktigaste manifestationerna av sjukdomen. Mekanismen för sjukdomens uppkomst hänvisar till immunkomplexvarianter. Bindning av antikroppar till DNA och andra autoantikroppar till basalmembranet i njurglomeruli leder till stimulering av komplement och rekrytering av inflammatoriska strukturer till glomeruli.
- Nefrotiskt syndrom med hematuri tillhör inte varianterna av det klassiska sjukdomsförloppet. Om det smärtsamma tillståndet åtföljs av uppkomsten av blod i urinen, talar de om en blandad form av patologi.
Beroende på kroppens svar på den allmänt accepterade behandlingen med prednisolon delas nefrotiskt syndrom in i steroidkänsliga och steroidresistenta former.
Steroidkänsligt syndrom kännetecknas av att remission inträder inom 2–4 veckor (mindre ofta - 6–8 veckor) från behandlingsstart. Den steroidkänsliga formen är i sin tur indelad i underkategorier:
- icke-återfallande typ (fullständig långvarig remission);
- sällan återkommande typ (återfall inträffar mer sällan än två gånger på sex månader);
- ofta återkommande typ (återfall inträffar minst två gånger inom sex månader);
- steroidberoende nefrotiskt syndrom (återfall av sjukdomen observeras mot bakgrund av en minskning av dosen av prednisolon, eller senast två veckor efter att läkemedlet avslutats);
- sent känslig variant (remission inträffar 8–12 veckor efter starten av steroidanvändning).
Steroidresistent nefrotiskt syndrom är ett sjukdomsförlopp där kroppens svar i form av remission uteblir under en fullständig 2-månaderskur med prednisolon.
Komplikationer och konsekvenser
Vid nefrotiskt syndrom sker olika patologiska förändringar i kroppen. Vid långvarig existens kan de leda till utveckling av negativa konsekvenser, till exempel:
- Infektionskomplikationer är en konsekvens av både försvagat immunförsvar och ökad patogen känslighet hos organismen. Risken för sjukdom ökar av faktorer som förlust av immunglobulin med urin, proteinbrist och intag av immunsuppressiva medel. Infektionskomplikationer kan utlösas av streptokockinfektioner, pneumokockinfektioner, såväl som andra gram(-)bakterier. Den vanligaste registrerade utvecklingen av sådana patologier som lunginflammation, sepsis och peritonit.
- Störningar i fettmetabolismen, aterosklerotiska förändringar, hjärtinfarkt – dessa komplikationer utlöses vanligtvis av en ökning av kolesterolnivån i blodet, acceleration av leverproteinsyntesen och en minskning av lipashalten i blodet.
- Kalciummetabolismrubbningar orsakar i sin tur en minskning av bentätheten och förändringar i benstrukturen, vilket är förenat med många problem. Förmodligen utlöses denna komplikation av förlust av D-vitaminbindande protein i urinen, försämrat kalciumabsorption samt intensiv behandling med steroider.
- Trombotiska komplikationer diagnostiseras ofta hos patienter med nefrotiskt syndrom. Ökad koagulerbarhet förklaras av förlusten av antikoagulerande proteiner profibrinolysin och antitrombin III i urinen. Samtidigt sker en ökning av blodförtjockningsfaktorer. För att undvika denna komplikation rekommenderar läkare att man tar antikoagulantia under de första sex månaderna från det att nefrotisk patologi utvecklats.
- Minskningen av cirkulerande blodvolymer sker mot bakgrund av hypoalbuminemi och en minskning av onkotiskt plasmatryck. Komplikationen utvecklas när serumalbuminhalten sjunker till under 1,5 g/dl.
Bland annat kan mindre frekventa konsekvenser av nefrotiskt syndrom, hypertoni och järnbristanemi urskiljas.
Återfall av nefrotiskt syndrom kan utvecklas i den steroidberoende formen av sjukdomen. För att förhindra upprepade episoder av sjukdomen genomgår patienterna en detaljerad undersökning och väljer noggrant behandling med hänsyn till alla tillgängliga alternativ. Frekvensen av återfall beror på sjukdomens svårighetsgrad, såväl som på patientens allmänna tillstånd.
Diagnostik nefrotiskt syndrom
De viktigaste diagnostiska kriterierna för nefrotiskt syndrom är kliniska och laboratorietestdata:
- förekomst av tecken på svår proteinuri (mer än 3 g/dag för vuxna, mer än 50 mg/kg/dag för barn);
- hypoalbumineminivåer mindre än 30 g/l, såväl som dysproteinemi;
- varierande grad av svullnad (från relativt liten svullnad till anasarka);
- förekomst av hyperlipidemi och dyslipidemi;
- aktiva koagulationsfaktorer;
- Störning av metabolismen av fosfor och kalcium.
Frågestund, undersökning och instrumentell diagnostik är också obligatoriska och informativa. Redan under undersökningen kan läkaren märka generaliserad svullnad, torr hud, förekomst av plack på tungan, ett positivt Pasternatsky-symtom.
Förutom en läkarundersökning bör nästa steg vara diagnostiska procedurer - både laboratorie- och instrumentella.
Laboratorietester inkluderar obligatorisk blod- och urinprovtagning:
Fullständigt blodstatus för nefrotiskt syndrom |
Sjukdomen kännetecknas av ökade nivåer av blodplättar, leukocyter och ESR, och minskade nivåer av hemoglobin. |
Biokemiskt blodprov för nefrotiskt syndrom |
Kvaliteten på proteinmetabolismen kännetecknas av hypoproteinemi, hypoalbuminemi och en ökning av mängden α-globuliner. Dessutom noteras en ökning av kolesterol- och triglyceridnivåerna. Indikativa nivåer av urea, urinsyra och kreatinin är tecken på nedsatt njurfunktion. Om den bakomliggande orsaken till nefrotiska symtomkomplexet är glomerulonefrit, kommer läkaren att vara uppmärksam på förekomsten av tecken på en inflammatorisk process (ökat C-reaktivt protein, ökade seromukoidnivåer, hyperfibrinogenemi). |
Immunologiskt blodprov |
Möjliggör registrering av närvaron av T- och B-lymfocyter, immunkomplex och lupusceller i blodomloppet. |
Hyperlipidemi vid nefrotiskt syndrom kan vara ett första tecken på utveckling av njursvikt, men inte alltid: ibland indikerar det helt enkelt förekomsten av ateroskleros eller vissa problem med patientens näring. Speciella laboratorieundersökningar gör det möjligt att upptäcka fraktioner som tillhör lipider. Vi talar om lågdensitetslipoproteiner, högdensitetslipoproteiner, totalt kolesterol och triglyceridindex.
Hyperkolesterolemi vid nefrotiskt syndrom är sekundärt. Hos en frisk person definieras förhöjda kolesterolnivåer som värden > 3,0 mmol/L (115 mg/dL). Enligt ESC/EAS-riktlinjerna finns det inga riktlinjer för kolesterolnivån som avgör hyperkolesterolemi. Därför finns det fem specifika intervall för LDL-C-nivåer, som avgör behandlingsstrategin.
Allmän urinanalys |
Sjukdomen kännetecknas av cylindruri och hyperproteinuri. Erytrocyter kan finnas i urinen, den specifika vikten ökar. |
Bakteriologisk undersökning av urin |
Hjälper till att identifiera bakterier som finns i urin (i närvaro av bakteriuri). |
Test enligt Nechiporenko |
En ökning av innehållet av cylindrar, leukocyter och erytrocyter noteras. |
Zimnitsky-testet |
Tillåter att bestämma hyperisostenuri och oliguri, karakteristiska för det nefrotiska symtomkomplexet. |
Rehberg-Tareev-testet |
Oliguri och nedsatt glomerulär filtration noteras. |
Proteinuri bestäms under en allmän urinanalys: mängden protein överstiger vanligtvis 3,5 g/dag. Urinen är grumlig, vilket fungerar som ytterligare bevis på närvaron av protein, patogena mikroorganismer, fetter och slem.
Instrumentell diagnostik inkluderar:
Njurbiopsi |
Det utförs genom att ta organvävnad för ytterligare mikroskopi. Denna procedur gör det möjligt att karakterisera njurskador. |
Ultraljud av njurarna |
Hjälper till att undersöka organens struktur, storlek, lokalisering, njurarnas form, bestämma förekomsten av tumörprocesser, cystor. Nefrotiskt syndrom på ultraljud kännetecknas också av närvaron av ascites. |
Röntgen av lungorna |
Störningarna består av patologiska förändringar i lungsystemet och mediastinum. |
Dynamisk scintigrafi |
Låter dig bedöma flödet av urinvätska från njurarna genom urinledarna till urinblåsan. |
Urografi |
En radiologisk procedur baserad på njurarnas förmåga att utsöndra speciella kontrastmedel efter att de införts i kroppen. Radiologiska tecken på nefrotiskt syndrom kan uttryckas i polymorfism och asymmetri av störningar, vilket beror på förhållandet mellan inflammatoriska och sklerotiska processer i organen. |
Elektrokardiografi |
Det utförs för att bedöma elektrolytstörningar i kroppen vid nefrotisk patologi. |
Differentiell diagnos
Man skiljer mellan olika glomerulopatier, vilka i sin tur kan orsaka sjukdomens utveckling:
- Minimal change disease (lipoid nefros) är den vanligaste bakomliggande orsaken till idiopatisk nefrotiskt syndrom inom pediatrik;
- fokal segmental glomeruloskleros är en sällsynt form av steroidresistent nefrotiskt syndrom;
- glomerulonefrit (inklusive den membranoproliferativa formen av sjukdomen);
- membranös och IgA-nefropati.
Akut pyelonefrit kännetecknas av en plötslig temperaturökning till 38–39 °C, plötslig svaghet, illamående och ödem. Cylindruri, proteinuri och erytrocyturi anses inte vara specifika symtom för pyelonefrit och är därför bland de första indikativa tecknen för differentialdiagnostik.
Akut njursvikt kan utvecklas som en komplikation av nefrotiskt syndrom. Därför är det mycket viktigt att uppmärksamma försämringen i tid och ge patienten lämplig medicinsk vård. Det första utvecklingsstadiet av ARF kännetecknas av ökad hjärtfrekvens, sänkt blodtryck, frossa och ökad kroppstemperatur. Efter 1-2 dagar observeras oligoanutri, illamående och kräkningar. En ammoniaklukt i andedräkten är också karakteristisk.
Kronisk njursvikt är en konsekvens av sjukdomens akuta förlopp och åtföljs av gradvis nekros i njurvävnaden. Mängden kväveomsättningsprodukter i blodet ökar, huden blir torr med en gulaktig nyans. Patientens immunitet sjunker kraftigt: frekventa akuta luftvägsinfektioner, tonsillit, faryngit är karakteristiska. Sjukdomen fortskrider med periodiska förbättringar och försämringar av tillståndet.
Skillnader mellan nefrotiskt och nefritiskt syndrom
Det finns två symptomkomplex, vars namn ofta förväxlas: dessa är dock två helt olika sjukdomar som utvecklas mot bakgrund av en inflammatorisk process i njurarnas glomeruli. Nefritiskt syndrom provoceras vanligtvis av en autoimmun strukturell lesion i glomeruli. Detta tillstånd åtföljs i alla fall av en ökning av blodtrycket, såväl som tecken på urinvägspatologi (urinvägssyndrom kännetecknas av sådana tecken som erytrocyturi, proteinuri upp till 3,0-3,5 g/liter, leukocyturi, cylindruri). Förekomsten av ödem är inte obligatorisk, som vid nefrotiskt syndrom, men de kan förekomma - i form av mild svullnad av ögonlock, underarmar eller fingrar.
I den nefritiska varianten uppstår svullnad inte som ett resultat av proteinbrist, utan som ett resultat av natriumretention i blodomloppet.
Vem ska du kontakta?
Behandling nefrotiskt syndrom
En nefrolog behandlar patienter med njursjukdom och behandling för nefrotiskt syndrom. Som regel läggs patienter in på sjukhus för att fastställa orsaken till sjukdomen, för att ge akutvård och även när komplikationer uppstår.
Kliniska riktlinjer för behandling av nefrotiskt syndrom
Nefrotiskt syndrom är ett komplex av symtom och kliniska tecken som vanligtvis är förknippade med njursjukdom, vilket leder till proteinförlust i urinen och ödem. Behandling och hantering av nefrotiskt syndrom kräver noggrann medicinsk övervakning och kan inkludera följande kliniska riktlinjer:
- Identifiering och behandling av den underliggande sjukdomen: Nefrotiskt syndrom kan orsakas av olika njursjukdomar, såsom minimalförändrad njursjukdom, diabetes mellitus, nefropati med diffusa förändringar i basalmembranets membran och andra. Det är viktigt att identifiera den underliggande sjukdomen och behandla den utifrån dess natur.
- Blodtryckskontroll: De flesta patienter med nefrotiskt syndrom kan ha förhöjt blodtryck. Blodtryckskontroll och, om nödvändigt, behandling kan bidra till att minska proteinförlusten och skydda njurarna.
- Behandling av ödem: Ödem är ett vanligt symptom på nefrotiskt syndrom. Behandling av ödem kan innefatta att begränsa saltintaget, använda diuretika och kontrollera proteinnivåerna i kosten.
- Korrigering av dyslipidemi: Många patienter med nefrotiskt syndrom har höga nivåer av kolesterol och triglycerider i blodet. Behandling av hyperlipidemi kan behövas för att minska risken för hjärt-kärlsjukdom.
- Förebyggande av trombos: Patienter med nefrotiskt syndrom har en ökad risk att utveckla blodproppar. Din läkare kan ordinera antikoagulantia eller trombocythämmande läkemedel för att förhindra trombos.
- Stödjande vård: I vissa fall kan stödjande vård behövas, inklusive proteinbehandling (albumin) eller immunmodulatorer.
- Regelbunden medicinsk övervakning: Patienter med nefrotiskt syndrom bör undersökas och övervakas regelbundet av en läkare för att övervaka njurarnas tillstånd och behandlingens effektivitet.
Liksom med alla medicinska tillstånd bör behandling av nefrotiskt syndrom ske under överinseende av en kvalificerad sjukvårdspersonal som kan skräddarsy behandlingen efter varje patients individuella behov.
Förebyggande
För att förhindra utveckling av nefrotisk sjukdom bör du försöka följa dessa regler:
- Det är nödvändigt att upprätthålla ett optimalt vätskeintag. Du kan dricka rent vatten, grönt te, torkad frukt eller bärkompott, tranbärs- eller lingonjuice. Lågt vätskeintag kan leda till att bakterier "fäster sig" i urinvägarna, samt till bildandet av njursten.
- Det är lämpligt att regelbundet dricka örtteer baserade på "njur"örter: persilja, mjölon, lingonblad, mjölon.
- Under lämplig säsong är det nödvändigt att ägna tillräcklig uppmärksamhet åt konsumtionen av björksav, bär, grönsaker och frukter (äpplen, gurkor, zucchini, vattenmeloner).
- Vissa dieter, särskilt strikta monodieter, kan störa normal njurfunktion. Njurarna behöver en full och regelbunden tillförsel av både vätska och mat.
- Hypodynami är skadligt för njurarna. Det är därför du behöver leva en aktiv livsstil när det är möjligt: gå, simma, dansa, cykla etc.
Vid de första tecknen på njurproblem bör du kontakta en läkare: du kan inte självmedicinera (särskilt inte med antibakteriella och andra kraftfulla läkemedel). Felaktig behandling kan leda till allvarliga komplikationer, som ofta kvarstår hos en person livet ut.
Prognos
Prognosen för nefrotiskt syndrom kan variera beroende på sjukdomens etiologi. Man kan hoppas på fullständig återhämtning om symtomkomplexet var en följd av en botbar patologi (till exempel en infektionssjukdom, en tumörprocess, drogförgiftning). Detta observeras hos ungefär vartannat barn, men hos vuxna - mycket mer sällan.
En relativt gynnsam prognos kan diskuteras om ett specifikt fall av nefrotisk sjukdom är mottagligt för hormonbehandling eller vid immunsuppressiva tillstånd. Hos vissa patienter observeras spontant försvinnande av återfall av patologin inom fem år.
Vid autoimmuna processer utförs palliativ behandling huvudsakligen. Diabetiskt nefrotiskt syndrom närmar sig ofta sitt slutgiltiga resultat inom 4–5 år.
För alla patienter kan prognosen förändras under påverkan av infektiösa patologier, mot bakgrund av förhöjt blodtryck och vaskulär trombos.
Nefrotiskt syndrom komplicerat av njursvikt har det mest ogynnsamma förloppet: det sista stadiet kan inträffa inom två år.


 [
[