
Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Avlossning av fosterägg i tidig graviditet
Medicinsk expert av artikeln
Senast recenserade: 04.07.2025
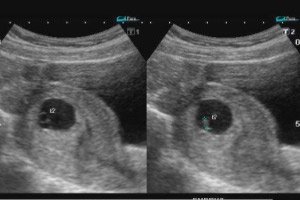
Ett av problemen som uppstår i de tidiga stadierna av graviditeten är ägglossning. Låt oss överväga de främsta orsakerna till patologin, symtomen och behandlingsmetoderna.
Graviditetens första trimester är en viktig period för både modern och det blivande barnet. Vid denna tidpunkt lagas barnets viktigaste organ och system och ett stort antal spontana missfall inträffar. En av orsakerna till graviditetsavbrott är att ägget lossnar.
Livmodern är ett muskelorgan som drar ihop sig regelbundet. Under graviditeten fäster det befruktade ägget vid dess väggar och utvecklas. Vid denna tidpunkt bildas moderkakan, eller chorion. Det är ett villöst membran i embryot som täcker äggets yta. Genom chorion får fostret syre och alla näringsämnen. Bildandet av en fullfjädrad moderkaka observeras i slutet av den första månaden efter befruktningen.
Befruktat ägg:
- Det är en äggcell som befruktas av en spermie som är fäst vid livmoderns väggar.
- Det är början på fostrets embryonala utveckling och är den första strukturen som bestäms med ultraljud.
- En månad efter befruktningen upptäcks en gulesäck i ägget, vars närvaro indikerar en hälsosam graviditet.
- Den har en rund eller oval form, som gradvis ökar i storlek, vilket gör att du kan bestämma den exakta graviditetsperioden och identifiera eventuella störningar.
Till skillnad från livmodern drar sig inte korionen samman, så om organet drar ihop sig kraftigt i de tidiga stadierna uppstår partiell eller fullständig lossning. Detta problem förekommer i 2 % av alla graviditeter och varierar i svårighetsgrad och symtom. [ 1 ]
Termen avlossning antyder två tillstånd: omedelbar avlossning (tidiga stadier) och kritiskt tillstånd (mitten eller slutet av graviditeten). I det första fallet är det en alarmerande signal om ett möjligt missfall.
Epidemiologi
Enligt den internationella sjukdomsklassificeringen ICD-10 tillhör spontana missfall kategori XV Graviditet, förlossning och postpartumperioden (O00-O99):
- O03 Spontan abort.
- O02.1 Missad abort.
- O20.0 Hotande abort.
Enligt medicinsk statistik slutar cirka 10–15 % av alla graviditeter i tidigt missfall. Dessutom är mer än 50 % av sporadiska (oavsiktliga) missfall förknippade med genetiska avvikelser hos fostret. [ 2 ]
Avlossningen av ägget är nära relaterad till den gravida kvinnans ålder; ju äldre kvinnan är, desto högre är risken för abort:
- Upp till 35 år – 15 %
- 35–45 år – 20–35 %
- Över 45 år – 50 %
- Missfall i anamnesen – 25 %
På grund av vissa faktorers inverkan dör embryot, och sedan börjar det befruktade ägget lossna från livmoderväggarna. Under denna period upplever kvinnan blodig flytning, då ägget avlägsnas från livmoderhålan. För att bekräfta spontan abort utförs en kvantitativ bestämning av beta-hCG och ultraljudsdiagnostik. [ 3 ], [ 4 ]
Orsaker avlossning under tidig graviditet
Det finns många faktorer som kan provocera utsöndring av ett befruktat ägg under första trimestern. Oftast är det patologiska tillståndet förknippat med följande orsaker:
- Hormonella störningar.
- Aborthistoria.
- Sjukdomar i reproduktionssystemet.
- Nya utväxter.
- Inflammatoriska patologier i bäckenorganen.
- Anomalier i de kvinnliga könsorganen.
- Virus- och infektionssjukdomar under graviditeten.
- Könssjukdomar.
- Arteriell hypertoni.
- Ökad fysisk aktivitet.
- Ärftliga patologier.
- Rhesuskonflikt mellan mor och foster.
- Störningar i utvecklingen av placentan och embryot.
- Dåliga vanor hos kvinnor: rökning, drogberoende, alkoholism.
- Negativ påverkan av miljöfaktorer.
Oftast är orsaken till avlossning progesteronbrist. Vid denna patologi producerar inte den kvinnliga kroppen en tillräcklig mängd progesteron, vilket är ansvarigt för ett normalt barns födsel. [ 5 ]
Riskfaktorer
Risken för att ägget lossnar i de tidiga stadierna av graviditeten ökar avsevärt när kroppen utsätts för följande faktorer:
- Stress och känslomässiga upplevelser.
- Ålder över 35 år.
- Utmattande fysisk aktivitet.
- Dåliga vanor.
- Rhesuskonflikt.
- Tumörneoplasmer.
- Progesteronbrist.
- Sjukdomar hos gravida kvinnor: veneriska, infektiösa, virala, inflammatoriska.
- Tar vissa mediciner.
- Ärftliga patologier och andra.
Vilken som helst av de listade faktorerna kan orsaka spontant abort. En hög risk för missfall är typisk för den period då moderkakan ännu inte är helt bildad, det vill säga från de första dagarna av befruktningen till den 16:e veckan. Under denna period bör en kvinna skydda sig så mycket som möjligt från effekterna av eventuella patologiska faktorer. [ 6 ]
Patogenes
Mekanismen för utveckling av spontana missfall i de tidiga stadierna av graviditeten är förknippad med många faktorer. Patogenesen för missfall kan orsakas av sådana virus hos en kvinna: cytomegalovirus, herpes, parvovirus, röda hund. En annan möjlig orsak till missfall är kromosomala eller ärftliga patologier.
Låt oss överväga etiopatogenesen av de främsta orsakerna till ägglossning:
- Livmoderpatologier - anomalier i utvecklingen av Müller-kanalen, synechia i livmoderhyllan, livmoderhypoplasi, organskador på grund av abort, istmisk-cervikal insufficiens,
- Endokrina sjukdomar – ovariell hypofunktion, luteal insufficiens, binjurehyperandrogenism, hypertyreos, hypotyreos, diabetes. Störningar i äggstockarnas, binjurarnas och andra endokrina körtlars funktion. I detta fall kan missfall inträffa både vid spontan befruktning och vid läkemedelsinducerad graviditet.
- Kromosomavvikelser – strukturella störningar, kvantitativa kromosomavvikelser. Störningar i cellulär och humoral immunitet hos kvinnor, isoserologisk inkompatibilitet beroende på blodgrupp och Rh-faktor hos mor och foster.
- Förgiftning av kroppen – den största faran är förgiftning med bly, kvicksilver, bensin, nikotin och andra giftiga ämnen. Tidiga missfall är typiska för kvinnor som utsätts för joniserande strålning eller arbetar inom kemisk industri.
- Isoantigen inkompatibilitet med fosterblod - med denna anomali penetrerar fosterantigener placentan in i kvinnans kropp och provocerar bildandet av specifika antikroppar. Detta kan leda till hemolytisk sjukdom, intrauterin fosterdöd och andra patologier.
- Sjukdomar och avvikelser i könsorganens utveckling. Till exempel, vid livmodermyom kan implantation av det befruktade ägget ske på den myomatiska noden, vilket är en förtunnad slemhinna. På grund av detta får embryot inte tillräckligt med näring och kan inte utvecklas fullt ut.
- Abort i anamnesen – artificiellt abort orsakar störningar i nervsystemet och det endokrina systemet. Mot denna bakgrund är utveckling av inflammatoriska sjukdomar, kronisk endometrit, möjlig. Vid instrumentell borttagning av fostret under utvidgning av livmoderhalsen är skador på dess muskelstrukturer möjliga. Detta medför insufficiens i den isthmiskt-cervikala kanalen och missfall vid alla efterföljande graviditeter.
- Infektionssjukdomar – missfall kan orsakas av både kroniska infektioner och lokala skador på könsorganen orsakade av bakterieflora, virus, svampar och andra patogener. Inflammatoriska skador på könsorganen leder till störningar i strukturen och funktionerna hos huvudlagren i endometriet och myometriet. Detta orsakar sammanväxningar, tumörer i det lilla bäckenet, fast retroflexion och andra patologier som stör fostrets tillväxt.
Psykogena faktorer, vars verkan ökar risken för missfall, bör inte heller uteslutas. Någon av ovanstående orsaker leder till ökad kontraktil aktivitet i livmodern och att ägget lossnar. Om ett missfall inträffar i början av första eller andra trimestern separeras ägget från livmodern utan att fostersäcken brister. [ 7 ]
Symtom avlossning under tidig graviditet
Symtomen på spontan abort manifesteras av en försämring av kvinnans hälsa. Under denna period lossnar korionen, kärlen genom vilka den fördes in i livmodern brister och ett hematom bildas.
De viktigaste symptomen på missfall inkluderar:
- Ryggsmärtor liknande mensvärk.
- Krampattacker i nedre delen av buken.
- Blodig flytning med blodproppar, vilket indikerar att ett befruktat ägg har lossnat från livmoderhålan.
- Minskad eller fullständig frånvaro av tecken på graviditet: illamående, bröstsmärtor, humörsvängningar etc.
I de flesta fall börjar tidig abort med spotting, vilket övergår i blödning. Sådana symtom är en anledning att söka akut vård.
Första tecken
Spontan missfall kan inträffa i alla skeden av graviditeten, men oftast sker det under de första månaderna av graviditeten. Under första trimestern finns det en hög risk att utveckla ett retrokorialt hematom.
De första tecknen på fosteravbrott:
- Krampig smärta i nedre delen av buken.
- Gnagande smärta i nedre delen av ryggen.
- Ljusröd eller mörk vaginal urladdning.
- Känsla av livmoderkramper.
- Kraftig blödning med blodproppar.
Om hematomet inte har börjat tömmas, finns det ingen flytning, kvinnan klagar över smärta och en allmän försämring av hälsan. Uppkomsten av brun flytning indikerar en minskning av hematomet och är en anledning till konsultation med en gynekolog. I 30 % av fallen är missfall asymptomatiskt och kan endast diagnostiseras med hjälp av en screeningultraljudsundersökning. [ 8 ]
Stages
Det finns flera stadier av ägglossning:
- Hotad abort - kvinnan känner smärta, det finns mindre blodiga flytningar från slidan. Om du söker läkarhjälp i tid finns det en chans att rädda graviditeten.
- Missfall har börjat - smärta i kombination med blodig flytning. Det finns fortfarande en chans att rädda graviditeten.
- Abort på språng - skarpa smärtor, riklig blodig flytning med blodproppar. Graviditeten kan inte räddas.
- En fullbordad abort – det befruktade ägget avlägsnas helt från livmoderhålan och blödningen upphör.
Avstötning av fosterbildningen före vecka 12 kallas ett tidigt missfall, och spontan abort före vecka 22 kallas ett sent missfall. [ 9 ]
Formulär
Enligt studier separerar fosterhinnorna på olika sätt. Därför finns det flera typer av spontan abort i de tidiga stadierna, låt oss titta på dem:
- Biokemisk graviditet - avstötning inträffade före menstruationsförseningen. Ultraljud detekterar inte fosterägget, men hCG-testet visar förhöjda nivåer. Oftast är sådan avstötning förknippad med defekter i fosterägget eller hormonella störningar hos kvinnan.
- Fullständig avlossning - fosterhinnorna har separerat från livmoderväggarna, embryot har dött. Livmodern drar ihop sig och gör sig av med fostret. Kvinnan känner en gnagande smärta i nedre delen av buken, som strålar ut till korsbenet och nedre delen av ryggen. Kraftig blödning är möjlig.
- Ofullständig abort – när en del av det befruktade ägget försvinner, finns vävnader kvar i livmodern som stör dess sammandragning och hemostas. På grund av detta finns det risk för allvarlig blödning och hemorragisk chock. Även om blödningen är liten kvarstår risken för att den förvärras på grund av kvarvarande delar av det befruktade ägget, infektion eller bildandet av en moderkakapolyp.
- Ett misslyckat missfall - det befruktade ägget slutar utvecklas men stöts inte av. Det genomgår resorption och går igenom flera steg: blod, kött, litonedion (petrifikation). Denna anomali kan uppstå i vilket skede som helst av graviditeten. Diagnosen baseras på blödning med icke-koagulerbart blod. Sådana gravida kvinnor kan ha en historia av angina paroxysmer.
- Cervikal graviditet – det befruktade ägget utvecklas i livmoderhalskanalen, dvs. i området kring dess näs. Avstötning sker vid 4–6 veckors graviditet. Kvinnan får riklig blödning, vilket är livshotande. Hysterektomi och blodersättningsterapi utförs som behandling.
- Septisk (febril) abort är ett allvarligt tillstånd som orsakas av primär eller sekundär immunbrist. Avlossningen är förknippad med penetration av superinfektion med antibiotikaresistent flora i slidan och livmodern. Kvinnan klagar över allmän svaghet, hypertermi, takykardi, akut smärta i nedre delen av buken, blodig-purulent flytning från könsorganen. Den gravida kvinnan behöver akut medicinsk vård och sjukhusvistelse.
Oavsett vilken typ av spontant missfall det rör sig om behöver en kvinna medicinsk och psykologisk hjälp.
Komplikationer och konsekvenser
Risken för komplikationer efter ett missfall beror på många faktorer. Först och främst är det perioden då avstötningen av det befruktade ägget inträffade, kvinnans ålder, typen av spontan abort, etc.
De viktigaste konsekvenserna av denna patologi inkluderar:
- En ofullständig abort, där en del av det befruktade ägget och moderkakan stannar kvar i livmodern. Detta är farligt på grund av svår blödning och infektionssyndrom.
- Infektions- och inflammatoriska sjukdomar i reproduktionssystemet.
- Hormonella störningar.
- Svårigheter med vidare befruktning och att föda ett foster.
- Hematometra är en sjukdom i blodutsöndringen från livmoderhålan. På grund av dålig kontraktilitet eller spasmer i livmoderhalsen ansamlas blodproppar i den. Kvinnan klagar över akut smärta i nedre delen av buken och en känsla av utspändhet, det finns ingen blodig flytning.
- Menstruationscykelrubbningar.
- Istmisk-cervikal insufficiens.
- Cervikal erosion.
- Placentapolyp - när ägget inte lossnar helt, stannar en del av moderkakan kvar i livmodern, som med tiden växer till bindväv och är tätt fäst vid organväggarna. Kvinnan lider av smärta och periodisk spotting, vilket kan utvecklas till kraftiga blödningar.
- Psykiska problem, depression. [ 10 ]
I de flesta fall utgör konsekvenserna av ägglossning i de tidiga stadierna av graviditeten ingen fara för kvinnans liv och hälsa. För att förhindra eventuella komplikationer rekommenderar gynekologer obligatorisk skrapning av livmodern och en kontrollultraljudsundersökning efter 2-3 veckor.
Diagnostik avlossning under tidig graviditet
För att bedöma patientens tillstånd och diagnostisera spontant missfall samlas in anamnes, besvär analyseras, fysisk undersökning och en uppsättning ytterligare studier utförs. En primär bedömning av hemodynamiska parametrar är obligatorisk.
- Analys av besvär och insamling av anamnes - menstruationscykelns drag, tidigare graviditeter och aborter, gynekologiska sjukdomar, ultraljudsresultat. Förekomst av symtom på tidig graviditet: blodig flytning från slidan, smärta i nedre delen av buken och nedre delen av ryggen, försenad menstruation. Urintest för hCG.
- Fysisk undersökning – temperatur, blodtryck, hjärtfrekvens. Undersökning och palpation av buken (smärta, uppblåsthet, spänning i musklerna i den främre bukväggen), vaginal undersökning (undersökning med spekulum för att fastställa källan och bedöma blödningsvolymen). Bimanuell bedömning av livmoderhalsens konsistens och längd, tillståndet i livmoderhalskanalen, ömhet i bihang och vaginalvalv.
- Instrumentell undersökning av bäckenorganen (transvaginal eller transabdominal ultraljud) och laboratorietester.
En omfattande diagnostisk metod gör det möjligt att upptäcka ägglossning i ett tidigt skede och, om möjligt, förhindra ett fullständigt missfall. Att söka läkarhjälp i tid hjälper också till att undvika allvarliga komplikationer vid ofullständig embryots lossning. [ 11 ]
Tester
Laboratorietester i kombination med ultraljudsresultat möjliggör diagnos av missfall. De tester som patienten måste genomgå är:
- Kliniskt blodprov.
- Bestämning av hCG-nivåer.
- Bestämning av blodgrupp (om det finns risk för blodförlust).
- STD-testning.
- Analys för infektionssjukdomar.
- Mikroskopisk undersökning av livmoderhalsutsöndring.
Analys av humant koriongonadotropin är ett hormon som bildas efter att embryot implanterats i livmoderhålan. Efter ett missfall är nivån av hCG förhöjd, vilket möjliggör diagnosen spontan abort. Analys för infektionssjukdomar och andra laboratoriestudier gör det möjligt att fastställa orsaken till missfallet och, om möjligt, förhindra missfall i framtida graviditeter. [ 12 ]
Instrumentell diagnostik
Vid tidig missfall utförs ett transvaginalt eller transabdominellt ultraljud för att upptäcka tecken på ägglossning och kvarhållande av dess rester i livmodern. Det första ultraljudet är en undersökning genom slidan med en endovaginal sensor, vilket möjliggör en detaljerad undersökning av livmoderns och äggstockarnas struktur.
Om transvaginal undersökning är omöjlig, indikeras transabdominal undersökning. Den utförs med full urinblåsa. Den gör det möjligt att studera tillståndet hos bäckenorganen, livmodern och bihangen, för att identifiera patologier i reproduktionsorganen.
Möjliga forskningsresultat:
- Fullständig abort – genomsnittlig inre diameter på ägget >20–25 mm, embryot visualiseras inte. Endometrietjockleken är mindre än 15 mm, återstående befruktningsprodukter har identifierats tidigare.
- Icke-viabel graviditet – embryo >7-8 mm, hjärtslag ej visualiserat.
- Vid ett ofullständigt missfall finns det vävnad i livmodern med en diameter på mer än 15 mm.
- Utomkvedshavandeskap - livmoderhålan är tom, men förstorad i storlek, liksom bihangen. Det finns tecken på endometriehyperplasi.
- Septisk missfall – tecken på fullständig eller ofullständig abort, stigande infektiös lesion i livmoderhålan och dess bihang, bukhinnan, bäckenabscess.
Om en kvinna har en lång eller oregelbunden menstruationscykel, är en ny ultraljudsundersökning indicerad en vecka efter den första.
Differentiell diagnos
En obligatorisk del av undersökningar för avstötning av fosterbildning i tidiga stadier av graviditeten är differentialdiagnostik.
Missfall skiljer sig från följande patologier:
- Neoplasmer i slidan och livmoderhalsen. Riklig blodig flytning kan tyda på ektropion, dvs. eversion av slemhinnan i livmoderhalskanalen. För att upptäcka sjukdomen utförs en spekulumundersökning och kolposkopi.
- En annan möjlig orsak till vaginal blödning är en anovulatorisk cykel, vilket ofta innebär förseningar i menstruationen. För diagnos utförs ett hCG-test (negativt) och en bimanuell undersökning av livmodern.
- Differentiering utförs med hydatidiform mol. Vid denna patologi uppträder flytningar i form av bubblor, och livmoderns storlek är större än den förväntade graviditetsperioden. Ultraljud är indicerat för att bekräfta diagnosen.
- Vid utomkvedshavandeskap förekommer blodiga flytningar, skarpa smärtor och en känsla av tryck mot urinblåsan. HCG-testet är positivt. Bimanuell diagnostik visar smärta vid livmoderhalsrörelser. Organet är mindre i storlek än det borde vara vid förväntad graviditet. Vid palpering av äggledarna är förtjockning och utbuktning av äggledarna möjlig. Ultraljudsundersökning visar ett befruktat ägg i äggledaren. När äggledaren brister ansamlas blod i bukhålan.
Resultaten av differentialdiagnostik gör det möjligt för oss att ställa en slutgiltig diagnos gällande spontan abort i ett tidigt skede. [ 13 ]
Vem ska du kontakta?
Behandling avlossning under tidig graviditet
Om misstankar om ägglossning bekräftas skickas kvinnan till sjukhus. En graviditet som kan räddas kräver inneliggande behandling och medicinsk övervakning, så patienten läggs in på sjukhus. Huvudmålet med behandlingen är att slappna av livmodern, stoppa blödningen och förlänga graviditeten, förutsatt att embryot/fostret är livsdugligt.
I detta skede bör kvinnan ges fullständig vila, både fysisk och emotionell. Även alltför aktiv tarmperistaltik är farlig, så en diet rekommenderas där man avstår från produkter som försvagar eller framkallar gaser. Samlag är också förbjudet. [ 14 ]
En obligatorisk del av behandlingen är läkemedel som stoppar blödningar, minskar livmodertonus och lindrar smärta. Men vid användning av läkemedel under första trimestern bör risken för deras teratogena och embryotoxiska effekter beaktas. [ 15 ]
Mediciner
I de flesta fall kräver tidig ägglossning medicinering. Läkaren väljer medicinering baserat på den gravida kvinnans tillstånd, typ av avstötning, menstruation och allmän hälsa.
- Hormonbehandling används ofta vid hotande eller påbörjat missfall. Vid tidigare diagnostiserad gulkroppsinsufficiens används gestagener: Allylestrenol, Turinal. Men sådana läkemedel är kontraindicerade för kvinnor med binjurehyperandrogenism, så kortikosteroider förskrivs till dem: Prednisolon, Dexametason.
- Progesteronpreparat har en positiv effekt på den gravida kvinnans hormonella status och eliminerar risken för missfall. Oftast ordineras Acetomepregenol till patienter.
- För kvinnor med livmoderutvecklingsavvikelser, hypoplasi och ovariell hypofunktion, utöver gestagener, förskrivs östrogener: etinylestradiol, mikrofollin, follikulin, östradioldipropionat.
- För patienter med korrigerbar ovariell hypofunktion används läkemedlet Choriogonin mot bakgrund av behandling med gestagener och östrogener.
- När lösgöring med blödning har börjat används askorutin, dicynon och etamsylat.
- Vid ofullständig abort kan intravenöst dropp av oxytocin eller prostaglandin F2 användas för att ta bort det befruktade ägget.
- Vid långvarig blödning efter tömning av livmodern rekommenderas användning av läkemedel som främjar organkontraktioner: Metylergometrin, Ergotal, Ergotaminhydrotartrat. Dessa läkemedel administreras subkutant, intramuskulärt, långsamt i en ven eller livmoderhalsen.
Låt oss titta mer i detalj på huvudgrupperna av läkemedel som används för avstötning av ett befruktat ägg under första trimestern:
- kramplösande läkemedel
- Papaverin
Myotropiskt antispasmodiskt medel. Minskar tonus och kontraktilitet i glatt muskulatur. Har vasodilatoriska och antispasmodiska egenskaper.
- Indikationer för användning: spasmer i bukorganens glatta muskulatur, spasmer i urinvägarna och hjärnkärlen, spasmer i perifera kärl.
- Administreringssätt: subkutant, intramuskulärt och intravenöst. Dosering och behandlingstid bestäms av den behandlande läkaren.
- Kontraindikationer: intolerans mot läkemedlets komponenter, arteriell hypotoni, koma, andningsdepression, glaukom, njursvikt, bronkoobstruktivt syndrom.
- Biverkningar: huvudvärk och yrsel, dåsighet, tillfällig minskning av synskärpa, illamående, tarmproblem, muntorrhet, ökad aktivitet av leverenzymer. Arytmi, ökad hjärtfrekvens, allergiska hudreaktioner, apné. Överdosering har liknande symtom. Det finns ingen specifik motgift, behandlingen är symtomatisk.
Utgivningsform: 2 ml ampuller, 10 stycken per förpackning.
- Nej-shpa
Ett läkemedel med den aktiva substansen drotaverin. Det har en stark och långvarig kramplösande effekt på kroppen. Det vidgar blodkärlen och normaliserar tarmperistaltiken. Det penetrerar inte blod-hjärnbarriären och har ingen negativ effekt på centrala nervsystemet.
- Indikationer för användning: glattmuskelspasmer av olika etiologier och lokaliseringar, huvudvärk och spänningar, algomenorré, kolit, gastrit.
- Administreringssätt: 120–240 mg per dag, uppdelat på 2–3 doser. Behandlingstiden beror på sjukdomens svårighetsgrad.
- Biverkningar: huvudvärk, yrsel, CNS-störningar, avföringssvårigheter, illamående och kräkningar, takykardi, hypotoni, allergiska reaktioner.
- Kontraindikationer: överkänslighet mot läkemedlets komponenter, njur-/leverinsufficiens, laktosintolerans, amning, hjärtsvikt,
- Överdosering: rubbning av hjärtmuskelns rytm och ledningsförmåga. Behandlingen syftar till att upprätthålla kroppens normala funktion.
Utgivningsform: 10 tabletter per blister, 2 blister per förpackning.
- Metacin
M-antikolinergiskt medel som används vid sjukdomar med glattmuskelspasmer. Förskrivs för sår i mag-tarmkanalen, gastrit, njur- och leverkolik. Vid anestesiologi för att minska utsöndringen av spottkörtlar och bronkialkörtlar.
Administreringssätt: oralt 20–40 mg 2–3 gånger dagligen, parenteralt 0,5–2 ml 0,1 % lösning. Biverkningar och överdoseringssymtom inkluderar svårigheter att urinera, muntorrhet och förstoppning. Metacin är kontraindicerat vid förhöjt intraokulärt tryck och prostatahypertrofi. Läkemedlet finns i två former: 20 mg tabletter, 10 st per förpackning, 1 ml ampuller med 0,1 % lösning, 10 st per förpackning.
- Baralgin
Det har uttalade kramplösande och smärtstillande egenskaper. Det används för glattmuskelspasmer: ureterala spasmer, spastisk dysmenorré, mag- och tarmspasmer, blåstenesmus och andra patologier.
- Läkemedlet tas oralt 1-2 tabletter 2-3 gånger om dagen. I särskilt svåra fall administreras Baralgin intramuskulärt eller intravenöst.
- Kontraindikationer: intolerans mot läkemedlets komponenter, granulocytopeni, takyarytmi, glaukom, prostatahypertrofi, koronar cirkulationssufficiens.
- Biverkningar: allergiska reaktioner. Överdosering har liknande tecken, behandlingen är symptomatisk.
Släppform: tabletter med 20 stycken och ampuller med 5 ml med 5 stycken per förpackning.
Intramuskulär injektion av en 25% lösning av magnesiumsulfat hjälper också till att slappna av livmodermusklerna.
- Hemostatisk
- Etamsylat
Ökar bildandet av mukopolysackarider i kapillärväggarna och ökar deras stabilitet. Normaliserar deras permeabilitet, förbättrar mikrocirkulationen och har en hemostatisk effekt.
Stimulerar bildandet av faktor III i blodkoagulation, normaliserar trombocytadhesionens hastighet. Påverkar inte protrombintiden, orsakar inte ökad blodkoagulation och främjar inte bildandet av blodproppar.
- Indikationer för användning: kapillärblödning vid diabetiska angiopatier. Kirurgiska ingrepp inom öron-näs-näsa-hals och oftalmologi, tandvård, urologi i kirurgisk och gynekologisk praxis. Akuta fall vid intestinal och lungblödning och hemorragisk diates.
- Administreringssätt: intravenöst, intramuskulärt, oralt, subkonjunktivalt, retrobulbärt. Dosering och behandlingstid bestäms av den behandlande läkaren.
- Kontraindikationer: blödning orsakad av antikoagulantia. Det förskrivs med försiktighet till patienter med trombos och emboli i anamnesen. Fall av överdosering och biverkningar har inte identifierats.
Frisättningsform: 12,5 % lösning i 2 ml ampuller med 10 och 50 ampuller per förpackning. 250 mg tabletter med 50 och 100 st per förpackning.
- Trenaxa
Antifibrinolytiskt läkemedel, innehåller den aktiva substansen - tranexaminsyra. Saktar ner fibrinolysprocessen, har en lokal och systemisk hemostatisk effekt. Penetrerar väl in i synovialvätskan och skapar koncentrationer lika med plasma. I cerebrospinalvätskan är nivån av aktiva komponenter cirka 10 %. Tranexaminsyra binder inte till plasmaalbuminer. Det utsöndras oförändrat och i form av metaboliter via njurarna.
- Indikationer för användning: Korttidsbehandling av blödningar för patienter med ökad generell fibrinolys, inklusive maligna lesioner i bukspottkörteln och prostatan, kirurgiska ingrepp, postpartumblödning. Blödning från näsa, livmoder och magtarm, hematuri, blödning efter konisering av livmoderhalsen, prostatektomi. Ärftligt angioödem och allergiska hudsjukdomar.
- Administreringssätt: oralt 1–1,5 g 2–3 gånger per dag. Behandlingstiden beror på sjukdomens svårighetsgrad.
- Biverkningar: smärta i epigastriet, illamående, kräkningar, tarmproblem, huvudvärk och yrsel, urtikaria, klåda, trombos, tromboembolism.
- Kontraindikationer: individuell intolerans mot läkemedlets komponenter, allvarlig njurfunktionsnedsättning, tromboflebit, makroskopisk hematuri, hjärtinfarkt, subaraknoidalblödning, hög risk för trombbildning.
- Överdosering: smärta i epigastriet, illamående och kräkningar, ortostatisk hypotoni. Det finns ingen specifik motgift, behandlingen är symptomatisk.
Utgivningsform: 6 tabletter per remsa, 2 remsor per förpackning.
- Askorutin
Minskar kapillärpermeabilitet, blockerar enzymet hyaluronidas. Förhindrar lipidperoxidation av cellmembran. Används vid ökad vaskulär permeabilitet, hypovitaminos och P-vitaminbrist.
Läkemedlet tas 1 tablett 2-3 gånger per dag. Används inte vid intolerans mot de aktiva komponenterna. Inga fall av överdosering eller biverkningar har identifierats. Ascorutin finns i form av tabletter med 10 och 50 stycken per förpackning.
- Dicynone
Antihemorragiskt medel. Hämmar nedbrytningen av mukopolysackarider i kärlväggen, normaliserar dess permeabilitet i patologiska processer. Läkemedlet verkar hemostatiskt, ökar hastigheten för bildning av primär tromb. Påverkar inte protrombintiden och har ingen hyperkoagulationseffekt.
Den blir aktiv 5–10 minuter efter injektion och 1–2 timmar efter oral administrering. Den förblir effektiv i 4–8 timmar. Under behandlingen varar den terapeutiska effekten i 5–8 dagar.
- Indikationer för användning: parenkymatös och kapillär blödning vid kirurgiska ingrepp inom öron-näsa-näsa, oftalmologi, tandvård, gynekologi. Akut kirurgi för att stoppa akut blödning, sjukdomar i blodsystemet, hemorragisk diates.
- Administreringssätt: intravenöst/intramuskulärt, oralt. Dosering och behandlingstid bestäms av den behandlande läkaren.
- Biverkningar: huvudvärk och yrsel, domningar i nedre extremiteter. Illamående, kräkningar, halsbränna, tyngdkänsla i epigastriet. Sänkt blodtryck, hyperemi i huden.
- Kontraindikationer: blödningar och blödningar på grund av överdosering av antikoagulantia, porfyri, tromboembolism, trombos. Fall av akut överdosering har inte registrerats.
Frisättningsform: tabletter på 50 och 500 mg, 5 % och 12,5 % injektionslösning.
- Lugnande medel
- Persen
Ett läkemedel med en mild lugnande effekt på växtbas. Innehåller extrakt av valeriana och citronmeliss. Lugnar, lindrar irritabilitet och psyko-emotionell stress, agitation. Förbättrar insomnandet, men orsakar inte dåsighet under dagen.
- Indikationer för användning: neuroser, psykoemotionell agitation, minskad uppmärksamhet, sömnlöshet, ångest, vegetativ-vaskulär dystoni. Psykosomatiska störningar i samband med stressfaktorer. Utsättning av starka lugnande medel.
- Bruksanvisning: oralt 2–3 kapslar 1–3 gånger dagligen. Behandlingstiden bestäms av den behandlande läkaren.
- Biverkningar: överkänslighetsreaktioner, tendens till förstoppning.
- Kontraindikationer: intolerans mot läkemedlets komponenter, pediatrisk praxis.
- Överdosering: svaghet, huvudvärk och yrsel, illamående, spastisk smärta i inre organ, tremor i extremiteterna, mydriasis. Smärtsamma symtom försvinner av sig själva inom 24 timmar efter administrering.
Frisättningsform: enterodragerade tabletter i blisterförpackningar med 40 stycken, kapslar med 20 stycken per förpackning.
- Novo-Passit
En kombinationsprodukt som innehåller guaifenesin och ett komplex av extrakt från medicinalväxter: hagtorn, humle, johannesört, citronmeliss, passionsblomma, svart fläderbär, valeriana. Den har lugnande och ångestdämpande egenskaper. Eliminerar mental stress och rädsla. Främjar avslappning av glatta muskler.
- Indikationer för användning: irritabilitet, milda former av neurasteni, ångest, rädsla, trötthet, minnesnedsättning, mental utmattning. Sömnstörningar, huvudvärk, migrän, neuromuskulär excitabilitet. Dermatoser, funktionella mag-tarmsjukdomar, vegetativ-vaskulär dystoni.
- Administreringssätt: sirap och tabletter tas oralt. Dosering och behandlingstid bestäms av läkaren individuellt för varje patient.
- Biverkningar: huvudvärk och yrsel, trötthet, minskad koncentrationsförmåga, illamående, kräkningar, halsbränna, muskelsvaghet, klåda, förstoppning.
- Kontraindikationer: muskelsvaghet, överkänslighet mot läkemedlets komponenter, allvarliga mag-tarmproblem, pediatrisk praxis.
Frisättningsform: lösning för oral administrering i 100 ml flaskor, 10 tabletter i en blisterförpackning.
Som lugnande medel kan du använda en infusion av valerianarot eller moderört, 1 matsked tre gånger om dagen. Teer och avkok baserade på mynta, citronmeliss och kamomill kommer att vara användbara.
- Adrenerga agonister som har en hämmande effekt på myometriets kontraktila aktivitet.
- Partusisten
Ett tokolytiskt medel från den farmakologiska gruppen beta2-adrenerga stimulantia. Dess verkningsmekanism liknar fenoterols.
- Indikationer för användning: risk för för tidig födsel. Har ingen negativ effekt på fostret och barnet.
- Administreringssätt: intravenöst via dropp 0,5 mg i 250–500 ml 5 % glukoslösning. Oralt 5 mg var 2–3:e timme, maximal daglig dos 40 mg. Behandlingstiden är 1–3 veckor.
- Biverkningar: takykardi, tremor i extremiteterna, sänkt blodtryck, svettningar, illamående och kräkningar, muskelsvaghet.
- Kontraindikationer: hjärtarytmi, hjärtfel, tyreotoxikos, glaukom.
Frisättningsform: tabletter på 0,5 mg och ampuller på 0,025 mg.
- Fenoterol
Adrenomimetiskt medel, stimulerar beta-adrenoreceptorer i livmodern och bronkerna. Det används för att lindra attacker av bronkialastma, lungemfysem, spastisk astmatisk bronkit. Administreringsmetod och dosering är individuella för varje patient och väljs därför av den behandlande läkaren.
Biverkningar inkluderar tremor i extremiteterna, takykardi, ökad ångest, trötthet, svettningar, huvudvärk. Dosreduktion är indicerad för behandling.
Läkemedlet är kontraindicerat vid hjärtrytmrubbningar och svår ateroskleros. Fenoterol finns i form av 5 mg tabletter, 0,5 mg injektionsampuller och även i form av en 15 ml aerosolburk (300 engångsdoser).
- Ritodrin
Ett läkemedel som i sin verkningsmekanism liknar fenoterol, salbupartur och andra beta2-adrenomimetika. Det avslappnar livmodermusklerna. Det används som ett tokolytiskt medel vid risk för för tidigt abort.
- Administreringssätt: oralt 5–10 mg 3–6 gånger per dag. Behandlingstiden är 1–4 veckor. Vid misstanke om ägglossning i tidiga stadier administreras läkemedlet intravenöst. 50 mg av läkemedlet späds i 500 ml isoton natriumkloridlösning och administreras droppvis (10–15 droppar per minut).
- Biverkningar: ökad hjärtfrekvens, tremor i extremiteterna, muskelsvaghet, ökad svettning, illamående och kräkningar, sänkt blodtryck. Smärtsamma symtom minskas genom intravenös administrering av 30 mg verapamil.
- Kontraindikationer: hjärtrytmrubbningar, sköldkörtelsjukdom, hjärtfel, förhöjt intraokulärt tryck.
Frisättningsform: ampuller på 10 mg och tabletter på 5 mg.
- Hormonella medel
- Utrozhestan
Ett läkemedel med den aktiva substansen – naturligt mikroniserat progesteron. När det introduceras i kroppen normaliserar det sekretoriska förändringar i livmoderslemhinnan. Det främjar övergången av endometriet från proliferativ fas till sekretorisk fas. Under graviditet minskar det kontraktiliteten och excitabiliteten hos myometriet och äggledarna. Det stimulerar förändringar i mjölkkörtlarnas terminala delar. [ 16 ]
- Indikationer för användning: Läkemedlet används oralt vid infertilitet på grund av corpus luteuminsufficiens, menstruationscykelrubbningar, mastopati och premenstruellt syndrom.
- Intravaginal administrering av kapslar är indicerat för att upprätthålla lutealfasen av menstruationen, som hormonersättningsterapi vid för tidig menopaus. Det förskrivs vid infertilitet på grund av corpus luteuminsufficiens, för att förebygga myom och endometrios. Läkemedlet är effektivt vid hotande abort och för behandling av vanemässig missfall på grund av progesteronbrist.
- Administreringssätt: Tabletterna tas oralt med 200-300 mg per dag, uppdelat på två doser. Kapslarna förs djupt in i slidan med en dos som bestäms av den behandlande läkaren. Vid hotande abort och vid förebyggande behandling av vanemässiga missfall används 400-800 mg intravaginalt.
- Biverkningar: intermenstruell blödning, huvudvärk och yrsel, dåsighet, överkänslighetsreaktioner. Överdosering har liknande symtom, behandlingen är symptomatisk.
- Kontraindikationer: blödning från könsorganen, tendens till trombos, ofullständig abort, maligna lesioner i reproduktionsorganen och mjölkkörtlarna, porfyri. Används inte vid allvarlig leverdysfunktion, allergiska reaktioner mot läkemedlets komponenter. [ 17 ]
Frisättningsform: tabletter 100 mg, 30 stycken i en blisterförpackning, kapslar för intravaginal administrering 200 mg, 14 stycken i en förpackning.
- Duphaston
Ett läkemedel med den aktiva substansen – dydrogesteron (analog till naturligt progesteron). Har inga östrogena, kortikoida eller androgena effekter. Stör inte termogenesen och påverkar inte metaboliska processer. Påverkar selektivt progestinreceptorer i livmoderslemhinnan. Påverkar inte follikelovlossningen.
- Indikationer för användning: endogen progesteronbrist, hotande abort, vanemässig fosterförlust, premenstruellt syndrom. Hormonersättningsterapi, menopausala syndrom.
- Administreringssätt: Vid hotande abort, ta 40 mg en gång dagligen, därefter 10 mg var 8:e timme i 1 vecka. Dosen minskas sedan, men om det finns ett nytt abortrisk återställs doserna. Läkemedlet kan tas fram till 12:e-20:e graviditetsveckan. Vid dysfunktionell blödning, ta 10 mg två gånger dagligen i kombination med etinylestradiol 0,05 mg. Vid planering av graviditet eller vanemässigt missfall - 10 mg två gånger dagligen från den 11:e till den 25:e dagen i menstruationscykeln.
- Biverkningar: blödning kan uppstå i sällsynta fall. Överkänslighet mot läkemedlet kan utvecklas.
- Kontraindikationer: intolerans mot dydrogesteron eller andra komponenter i läkemedlet, Rotors syndrom och Dubin-Johnsons syndrom. Inga fall av överdosering har registrerats.
Frisättningsform: tabletter för oral användning.
Enligt statistik slutar cirka 80 % av fallen med avstötning av fosterbildningen med att patienten återhämtar sig utan komplikationer vid snabb behandling. Om läkarvård söks sent är det omöjligt att upprätthålla graviditeten. Vid ofullständig tömning av livmoderhålan utförs kirurgisk skrapning av befruktningsprodukterna. Behandlingstiden är individuell för varje patient, men i genomsnitt är den minst 10–14 dagar. [ 18 ]
Vitaminer
Vitaminbehandling är en viktig del av behandlingen av alla sjukdomar eller patologiska tillstånd. Vitaminer rekommenderas i tidig graviditet och under ägglossning. Oftast ordineras kvinnor följande nyttiga substanser:
- E-vitamin
Tokoferol förbättrar reproduktionsfunktionerna, så det förskrivs för framgångsrik befruktning. Det har antioxidativa egenskaper, normaliserar nervsystemet, skyddar mot stress. Det främjar normal fosterutveckling under första trimestern och ansvarar för barnets centrala nervsystem, skyddar mot negativa miljöfaktorer. [ 19 ]
E-vitamin bör tas efter samråd med din läkare. Detta beror på risken för att utveckla allergiska reaktioner och mag-tarmbesvär. Tokoferol finns i flytande form och i kapslar som tas oralt. I de tidiga stadierna tas vitaminet med 200 mg per dag, uppdelat på två doser. Behandlingstiden bör inte överstiga 1 månad. [ 20 ], [ 21 ]
- Folsyra
Vitamin B9 tillhör gruppen av vattenlösliga antianemiska substanser. Stimulerar hematopoesen, deltar i bildandet av erytrocyter, leukocyter och blodplättar. Främjar absorptionen av järn. Folsyra deltar i syntesen av aminosyrorna DNA och RNA, upprätthåller normala nivåer av homocystein och i äggmognaden. [ 22 ]
B9 stimulerar hjärnans funktion, förbättrar minne och humör. Normaliserar kvinnliga hormonnivåer. Att ta vitaminet före befruktningen och under första trimestern minskar risken för att utveckla patologier hos fostret. [ 23 ]
Folsyrabrist kan framkalla moderkakeavlossning och spontan abort. Ökar sannolikheten för medfödda defekter och missbildningar hos fostret, såsom neuralrörsdefekter, gomspalt etc. Folsyra tas med 0,4 mg per dag. En överdos av läkemedlet orsakar ökad excitabilitet, mag-tarmproblem och funktionella förändringar i njurarna. [ 24 ]
- Magne B6
Magnesium är involverat i många biokemiska processer i kroppen. Ämnet normaliserar immun-, nerv- och muskelsystemets funktion, accelererar metaboliska processer och främjar även återställningen av benvävnad. Under graviditeten ökar kroppens behov av detta mikroelement med 2-3 gånger. [ 25 ]
Magnesium B6-brist har en negativ inverkan på kvinnors hälsa och fosterutveckling. Detta kan leda till missbildningar i lederna och mitralisklaffen. Risken för missfall och för tidig födsel ökar. Doseringen av vitaminet och dess användningstid bestäms av den behandlande läkaren, individuellt för varje patient.
Sjukgymnastikbehandling
Om det finns risk för ägglossning i de tidiga stadierna av graviditeten kan kvinnan ordineras fysioterapi. Sådan behandling syftar till att eliminera hotet om graviditetsavbrott och minska läkemedelsbelastningen på kroppen.
Oftast ordineras patienter fysioterapiprocedurer som påverkar livmoderns kontraktilitet, centrala eller perifera mekanismer.
Fysioterapibehandling är indicerad i följande fall:
- Risk för spontanabort.
- Tidig toxicitet med illamående och kräkningar.
- Gestos.
- Fostertillväxthämning.
- Graviditet efter fullgången tid.
- Divergens av blygdbenen.
- Laktostas, postpartum endometrit.
Vid hot om avstötning av fosterbildningen används följande fysioterapiprocedurer:
- Endonasal galvanisering.
- Elektrofores av magnesium med sinusformad modulerad ström.
- Induktotermi av njurområdet.
- Elektrorelaxation av livmodern med hjälp av alternerande sinusformad ström.
Om orsaken till avlossningen är istmisk-cervikal insufficiens, är läkemedelsbehandling och fysioterapi hjälpmetoder. Den huvudsakliga behandlingsmetoden är kirurgisk korrigering.
Folkrättsmedel
Alternativa behandlingar för ägglossning är i de flesta fall ineffektiva och till och med farliga. Men vissa kvinnor tillgriper fortfarande folkterapi. Låt oss titta på de säkraste metoderna baserade på medicinalväxter:
- Häll 500 ml kokande vatten över en matsked viburnumbark och låt sjuda i 10 minuter. Låt svalna och sila. Ta ½ kopp 3 gånger om dagen.
- Mal och blanda 100 g torr rölleka och 50 g knottört. Ta örtpulvret ½ tesked 3 gånger om dagen 30 minuter före måltid.
- Ta 5 g färska maskrosblad eller rötter. Häll kokande vatten över dem och koka i 5-7 minuter på medelvärme. Ta 50 ml 3 gånger om dagen.
- Blanda färsk johannesört och ringblommor i lika stora proportioner. Häll 250 ml kokande vatten och låt det dra i 30-40 minuter. Sila och drick 2 glas om dagen, tillsätt en sked honung.
Alla ovanstående recept används när det finns risk för missfall under första trimestern. Innan du använder traditionella medicinska metoder bör du rådfråga din läkare och få hans tillstånd.
Örtbehandling
Medicinska örter är ett annat alternativt sätt att behandla tidig graviditetsavbrott.
För att förhindra missfall kan följande örtrecept användas:
- Ta 2 delar rosblomma, ringblomma och angelika. Blanda dem med 1 del brännässleblad och fängelseört. Häll 500 ml kokande vatten över två matskedar av blandningen och låt den dra i 3 timmar. Sila och ta ½ kopp 3 gånger om dagen 30 minuter före måltid.
- Häll 1 liter vatten över tre matskedar ringblomma (blad och blomställningar) och sätt på medelvärme. Vätskan ska koka ner till hälften. Sila den avsvalnade avkokningen och ta 50 ml 2-3 gånger om dagen före måltider.
- Ta 3 delar lakrits och älvrötter, tillsätt 2 delar svarta vinbär. Blanda örterna noggrant och kombinera med 1 del fängelseört och nässlor. Häll 2-3 skedar av blandningen över 250-300 ml kokande vatten, koka på medelvärme i 20-30 minuter. Låt svalna, sila och ta ½ kopp 3 gånger om dagen före måltid.
Innan du använder ovanstående recept bör du rådfråga din läkare och se till att det inte finns några allergiska reaktioner mot receptens växtbaserade ingredienser.
Homeopati
En alternativ metod för att behandla spontan abort under graviditetens första månader är homeopati. Om det finns risk för missfall kan följande homeopatiska preparat användas:
- Stormhet – hot om abort efter nervösa upplevelser, stress, vredesutbrott.
- Arnica – avstötning av det befruktade ägget efter skada, kraftig blödning.
- Belladonna – gnagande smärta i nedre delen av buken och ryggen, riklig blodig flytning.
- Caulophyllum – vanemässigt missfall, smärtsamma förnimmelser i rygg och buk. Livmodersammandragningar med lätt blodig flytning.
- Kamomill - abort efter stark nervös upphetsning.
- Cimicifuga – skarp smärta i nedre delen av buken.
- Sabina – riklig blodig flytning. Ryggsmärta som sprider sig till nedre delen av buken.
- Secale – risk för lösgörande, kraftig blödning, svår smärta.
- Sepia – skarpa smärtor och svaghet, muskelspasmer.
- Viburnum – tidigare missfall, smärtor i buken, ryggen och höfterna.
Alla läkemedel och deras dosering väljs av en homeopatisk läkare, som bedömer patientens tillstånd.
Kirurgisk behandling
Vid ofullständigt missfall, septisk abort och massiv blödning är kirurgisk behandling indicerad. Före operationen utförs en ultraljudsundersökning, som avslöjar rester av det befruktade ägget i livmoderhålan. Beroende på ultraljudsresultaten kan följande typer av skrapning förskrivas:
- Aspirationscurettage – resterna av embryot är små och kan sugas ut med vakuum. [ 26 ]
- Curettage - fostret har dött, men har inte helt lämnat livmodern.
Behandlingen utförs under narkos eller lokalbedövning. Speciella instrument används för operationen, där livmoderhalsen öppnas och det övre lagret av endometriet avlägsnas. Ingreppet tar cirka 15–25 minuter. Därefter tillbringar patienten ett par timmar under medicinsk övervakning och, om det inte finns några komplikationer, går hen hem.
Efter skrapning kan följande komplikationer utvecklas, varav några är normala:
- Måttlig smärta i nedre delen av buken, liknande mensvärk. Den varar från ett par timmar till flera dagar och kräver ingen behandling.
- Kraftiga blodiga flytningar. Varar normalt inte mer än 10 dagar. Om blödningen kvarstår längre kan det vara ett tecken på cervikal spasm och kräver ytterligare behandling.
- Risk för infektion och utveckling av sepsis.
- Risk för ofullständig extraktion av fostervävnadsrester. Orsakar allvarlig blodförlust och kräver akut kirurgiskt ingrepp.
- Risk för skador på livmoderhalsen eller livmoderkroppen under operationen. Felaktiga åtgärder från kirurgens sida kan leda till perforation av livmodern eller bristning av dess vävnader.
Vävnaderna som erhålls som ett resultat av operationen efter ett missfall skickas för histologisk undersökning. Detta är nödvändigt för att bekräfta den intrauterina graviditeten, utesluta utomkvedshavandeskap och trofoblastsjukdom.
För att minimera risken för missfall i framtiden bör du genomgå en omfattande läkarundersökning. Detta kommer att hjälpa till att fastställa orsakerna till avstötningen av fostret och eliminera dem.
Förebyggande
Det finns inga specifika metoder för att förhindra ägglossning under graviditetens första månader. För att minska risken för att utveckla neuralrörsdefekter hos fostret, vilket kan orsaka missfall, rekommenderas att man tar folsyra under graviditetsplanering och under första trimestern.
Planering av befruktningen är av inte obetydlig betydelse. Som förberedelse inför graviditeten och för att minska risken för spontan abort bör blivande föräldrar genomgå en läkarundersökning och ta ett antal tester:
- Analys för könssjukdomar och infektionssjukdomar.
- Genetiska tester.
- Undersökning av reproduktionssystemet.
- Ultraljud av bäckenorganen hos kvinnor.
- Bestämning av makars biokompatibilitet och andra tester.
Regelbundna besök hos gynekologen och snabb registrering på mödravårdscentralen är också en förebyggande metod. Medicinsk konsultation och tidiga screeningar gör det möjligt att bedöma tillståndet i den pågående graviditeten.
Den blivande modern rekommenderas att ha en balanserad kost, måttlig fysisk aktivitet och minimal stress. Hon bör också ge upp dåliga vanor som har en negativ inverkan på både den kvinnliga kroppen och fostrets utveckling.
Prognos
Avlossning av ägget i tidig graviditet har ett gynnsamt resultat. Vid en spontan abort är risken för störningar i nästa graviditet cirka 20 %. Om en kvinna har två spontana missfall i rad genomförs en omfattande undersökning för att identifiera orsakerna till denna anomali.
Glöm inte bort psykologisk rehabilitering. Efter ett missfall upplever en kvinna svår stress och depression, så hon behöver rehabiliteringsterapi. Du kan planera en ny graviditet tidigast efter 6-12 månader. Det är mycket viktigt att utesluta alla faktorer som tidigare lett till en abort.

