
Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Sialadenit: orsaker, symtom, behandling
Medicinsk expert av artikeln
Senast recenserade: 04.07.2025
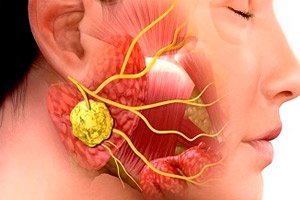
Inflammatoriska patologier inom kirurgisk tandvård är mycket vanliga. Även användning av antibiotikabehandling minskar inte förekomsten av käkinflammationer och deras komplikationer. Denna situation beror på sena läkarbesök, frekvent självmedicinering av patienter etc. En av de typiska infektions- och inflammatoriska sjukdomarna av detta slag är sialadenit, eller sialoadenit - inflammation i spottkörteln, ofta provocerad av virus eller bakterier. Patologin åtföljs av ett antal karakteristiska kliniska tecken, och diagnosen ställs baserat på resultaten av bakteriologiska och cytologiska studier, samt instrumentell diagnostik.
Epidemiologi
Den exakta prevalensen av submandibulär sialadenit är oklar. Submandibulär sialadenit står för cirka 10 % av alla fall av sialadenit. Den står för 0,001 till 0,002 % av alla sjukhusinläggningar. Det finns inga skillnader mellan ålder och kön.[ 1 ]
Bakteriell och viral sialadenit drabbar främst äldre och senila personer.
Epidemisk påssjuka drabbar främst barn, mer sällan vuxna (kvinnor - oftare). Idag förekommer epidemisk påssjuka som en sporadisk sjukdom, vilket beror på tidig vaccination av barn.
En purulent form av sialadenit registreras ofta, vilket beror på att patienter söker medicinsk hjälp sent.
Orsaker sialadenit
Utvecklingen av sialadenit orsakas av virala eller mikrobiella lesioner i spottkörtlarna. Den mikrobiella inflammatoriska processen kan provoceras av bakterier som finns i munhålan eller frigöras från olika infektiösa härdar i kroppen. Infektionskällor är ofta angränsande flegmon, akuta luftvägssjukdomar (tonsillit, lunginflammation, bronkit), maxillofaciala och tandsjukdomar.
Sjukdomen kan uppstå som ett resultat av skador och operationer i maxillofacialområdet, inträngning av främmande kroppar i spottkanalen (fiskben, matrester, hårstrån etc.) och stenbildning i kanalkanalen.
Viral sialadenit orsakas oftast av cytomegalovirus, influensavirus, adenovirus, paramyxovirus, Coxsackievirus, herpes simplexvirus etc. Svamp-sialadenit, syfilitisk och tuberkulös förekommer också.
Infektionsspridning kan ske genom kanalöppningen, genom blod eller lymfvätska.
Riskfaktorer
Riskfaktorer för utveckling av sialadenit inkluderar:
- försvagat immunförsvar, nyligen inträffade sjukdomar;
- trängsel i spottgångarna;
- salivstörningar orsakade av infektiösa och inflammatoriska patologier;
- kirurgiska operationer;
- tuberkulos; [ 2 ]
- syfilis;
- maxillofaciala skador.
Riskgruppen inkluderar äldre, personer som lider av ätstörningar, patologisk muntorrhet, samt de som genomgår strålbehandling, eller regelbundet använder antibiotikabehandling utan goda indikationer, postoperativa tillstånd, [ 3 ] intubation och användning av antikolinergika. [ 4 ]
Ytterligare (indirekta) predisponerande faktorer kan inkludera:
- dålig munhygien;
- ohälsosam livsstil, närvaron av ett antal dåliga vanor;
- ignorera läkarbesök, självmedicinering.
Patogenes
Spottkörtlarna är indelade i parade stora och oparade små. Stora körtlar inkluderar parotidkörtlarna, submandibulärkörtlarna och sublingualkörtlarna. Små körtlar inkluderar labialkörtlarna, buckala körtlarna, lingualkörtlarna, gomkörtlarna och orala golvkörtlarna. Var och en av dessa körtlar har parenkym, interstitium och ett kanalsystem.
Det orsakande medlet för epidemisk parotit, en av varianterna av akut sialadenit, är ett filtrerbart virus. En person smittas genom direkt överföring från en sjuk person, överföringsvägen är luftburen (men infektion genom föremål som används av den sjuka personen är inte utesluten).
Bakteriell sialadenit kan utvecklas vid alla allvarliga patologier. Infektionen sprids både stomatogent och via blod och lymfvätska. Mikrofloran är vanligtvis av blandad typ: streptokock-, pneumokock-, stafylokock- etc., som tränger in genom körtelkanalen.
Hos patienter med lymfogen divergens av infektion påverkas ofta det lymfoida nätverket i parotidkörteln: denna process är en följd av nasofaryngeal eller mandibulär inflammation, patologier i tänderna eller tungan.
Etiologin och patogenesen för kronisk sialadenit är oklara och dåligt förstådda. Läkare antar att sjukdomsutvecklingen är förknippad med allmänna patologier i kroppen - i synnerhet med hypertoni, ateroskleros, deformerande spondylos och sjukdomar i matsmältningskanalen.
Symtom sialadenit
Akut sialadenit kan förlöpa med varierande intensitet. I milda fall är den kliniska bilden svagt uttryckt, utan ökad kroppstemperatur och utan smärta i parotidkörtlarna, som bara svullnar något. I måttliga fall förekommer allmän sjukdomskänsla, smärta i huvud och muskler, frossa, muntorrhet och slemhinnor, smärta och svullnad i parotidkörteln. Salivproduktionen minskar något. Symtomen varar i cirka 4 dagar, varefter gradvis lindring sker. I svåra fall av akut sialadenit förstoras parotidkörteln kraftigt, submandibulära och sublinguala körtlar kan vara involverade i processen. Salivproduktionen ökar, temperaturen når höga värden (upp till 40 °C) och variga-nekrotiska komplikationer kan utvecklas. Under gynnsamma omständigheter börjar temperaturen sjunka efter ungefär en vecka, och tecken på en inflammatorisk reaktion avtar gradvis. Risken för abscessbildning kvarstår dock, liksom risken för att utveckla hjärnhinneinflammation, encefalit, förlamning av kranial- och ryggnerver etc.
Viral sialadenit i parotidkörtlarna manifesterar sig som smärta vid öppning av munnen och vid försök att vrida huvudet åt sidan. Svullnad i kindens, käkarna, submandibulära områden och den övre delen av halsen noteras. Palpation avslöjar en smärtsam kompaktering med en slät yta som inte sträcker sig bortom parotidkörtelns gränser. Spridning av patologin till omgivande vävnader sker med utvecklingen av en varig process.
När submandibulärkörteln påverkas klagar patienterna på smärta vid sväljning. Svullnaden sträcker sig till det sublinguala och submandibulära området, hakan och övre delen av halsen. När sublingualkörtlarna påverkas uppstår smärta när man rör tungan och de sublinguala vecken ökar. Engagemang av mindre spottkörtlar förekommer vid flera patologier.
De första tecknen på kronisk sialadenit kan gå obemärkt förbi och upptäcks av en slump. Patienter märker obehag i parotidkörteln (eller två körtlar), mer sällan - smärta i nackhålan. Visuellt märks en mild svullnad i det drabbade området, utan uppenbar smärta. Det finns inga förändringar i huden, munhålan öppnas smärtfritt, slemhinnorna är utan patologier, salivproduktionen är inte nedsatt (den kan minska vid ett återfall). I ett avancerat stadium av kronisk sialadenit upplever patienter allmän svaghet, trötthet, hörselnedsättning och ibland torrhet i slemhinnorna i munhålan. Svullnaden i området kring de drabbade körtlarna är konstant, utan smärta.
Interstitiell sialadenit kännetecknas av säsongsbetonade exacerbationer (under den kalla årstiden), under vilka smärtsamma sälar bildas och kroppstemperaturen stiger.
Sialadenit hos barn
Sialadenit kan utvecklas i barndomen, även hos nyfödda. Sjukdomens etiologi hos spädbarn har dock ännu inte fastställts. Det är känt att inflammation i bröstkörteln hos modern bidrar till sjukdomens utveckling. Sialadenit hos nyfödda skiljer sig från osteomyelit i mandibelns kondylära processus, vilket indikerar utveckling av septikopyemi.
Generellt sett anses de främsta orsakerna till sialadenit hos barn vara epidemisk parotit och cytomegalovirus. Dessutom är det viktigt att känna till den möjliga utvecklingen av Herzenbergs falska parotit, som inte hänvisar till sialadenit och är en inflammation i lymfkörtlarna lokaliserade nära parotis spottkörteln. Den kliniska bilden av sjukdomarna är mycket likartad.
Tuberkulös och syfilitisk etiologi av sjukdomen är inte typisk för barn. Den kliniska bilden kännetecknas av allvarligare berusning än hos vuxna, samt en högre andel utveckling av purulent eller purulent-nekrotisk vävnadssmältning.
Stages
Sialadenit utvecklas genom tre motsvarande stadier: initialt, kliniskt uttryckt och sent.
Det initiala stadiet åtföljs inte av uttalade kliniska symtom. Svullnaden ökar dock, lymfstockning observeras i det drabbade området, bindväven lossnar och blodkärlen vidgas. De terminala körtelsegmenten bevaras, men mucin och mukopolysackarider, inflammationsmarkörer, ackumuleras i dem. Interlobära kanaler blir bredare, kollagenfibrerna blir tätare.
Det andra steget kännetecknas av följande bild:
- atrofi av de terminala körtelsegmenten inträffar;
- infiltrat bildas baserat på plasmastrukturer, lymfocyter och histiocyter i bindvävsbasen;
- munnarna är omgivna av fibrös vävnad;
- inuti kanalerna finns en ansamling av avskalat epitel och lymfocyter.
Det tredje steget åtföljs av nästan fullständig atrofi av körtelparenkymet, dess ersättning med bindväv, proliferation av blodförsörjningsnätet, expansion av intralobära kanaler (eller förträngning orsakad av kompression av bindväv och fibrösa strukturer).
Formulär
Klassificeringen av sjukdomen är ganska omfattande. Således, enligt förloppet av den inflammatoriska reaktionen, skiljer man mellan akut och kronisk sialadenit.
Akut sialadenit i parotis uppträder som en epidemisk parotit, eller den välkända "påssjuka". Generellt sett drabbas parotiskörtlarna oftast, mindre ofta - de submandibulära och sublinguala spottkörtlarna. Den akuta processen är lättare att behandla än den kroniska.
Beroende på parenkymets tillstånd skiljer man sig åt följande typer av kronisk sjukdom:
- kronisk parenkymatös sialadenit - åtföljd av skada endast på körtelstroma (som hos patienter med påssjuka);
- kronisk interstitiell sialadenit – förutom stroma, åtföljs av skador på körtelparenkymet (som hos patienter med cytomegalovirussialadenit).
- Kronisk skleroserande sialadenit (Küttners tumör) är en IgG4-associerad skleroserande sjukdom och har tydliga histopatologiska särdrag såsom tätt lymfoplasmacytiskt infiltrat, skleros och obliterativ flebit.[ 5 ]
Interstitiell sialadenit kallas även kronisk produktiv sialadenit, kronisk skleroserande påssjuka, Kuttners inflammatoriska tumör, kronisk atrofisk sialadenit, fibroproduktiv sialadenit, symtomatisk sialopati, hormonell sialos. Sjukdomens etiologi är dåligt förstådd.
Influensasialadenit utvecklas under influensaepidemier, vilka observeras främst på vintern. Patienter uppvisar tecken på akut sialadenit i en eller flera spottkörtlar. Oftast drabbas parotidkörteln, inflammationen ökar snabbt och sprider sig till den parade körteln.
Beroende på lesionens placering skiljer man mellan:
- påssjuka sialadenit i parotidkörtlarna;
- submaxillit - en lesion av submandibulärkörteln;
- sublingual sialadenit i den sublinguala körteln.
Enligt de inflammatoriska egenskaperna kan sialadenit i spottkörteln vara:
- serös;
- hemorragisk;
- varig;
- bindväv;
- granulomatös;
- fibroplastisk;
- destruktiv;
- odeformerad;
- cirrhotisk.
Beroende på etiologin skiljer man sig åt följande:
- traumatisk inflammatorisk process;
- toxisk;
- autoimmun;
- allergisk;
- obstruktiv (med blockering eller ärrbildning).
Beräkningsmässig sialadenit är en typ av obstruktiv patologi orsakad av blockering av kanalen av en spottkörtelsten.
Om den inflammatoriska sjukdomen fortskrider utvecklas purulent-nekrotisk eller gangrenös sialadenit. I detta fall noteras en bild av svår flegmon med uttalad ödem, infiltration, hyperemi, fluktuationer etc.
Duktal sialadenit (eller sialodochit) är en konsekvens av medfödda defekter i spottkörtlarna (strikturer och ektasier) i kombination med svag immunitet och hyposalivation, stagnation av saliv inuti kanalerna.
Komplikationer och konsekvenser
Akut sialadenit kan kompliceras av skador på okulomotoriska, optiska, abducens-, ansikts- och vestibulokokleära nerver, samt mastit, pankreatit och nefrit. Orkit utvecklas ofta hos pojkar och män.
Om akut sialadenit uppstår mot bakgrund av allmänna patologier kan den kompliceras av att den patologiska processen divergerar in i det perifaryngeala utrymmet, in i vävnaderna som omger halspulsådern och den inre halsvenen. Hos vissa patienter tränger varigt innehåll in i den yttre hörselgången. I sällsynta fall observeras skador på väggarna i stora kärl, vilket medför blödning. Venös trombos och blockering av hjärnhinnans bihålor är också möjliga.
En sen komplikation av avancerad purulent sialadenit är bildandet av fistlar och parotidhyperhidros.
Om bakteriell sialadenit lämnas obehandlad kan massiv svullnad av halsvävnaden utvecklas, vilket kan leda till andningsobstruktion, sepsis, kranial osteomyelit och trigeminusneurit.
Diagnostik sialadenit
Allmänna kliniska diagnostiska metoder inkluderar att förhöra patienten, undersöka honom och palpera honom. Dessutom föreskrivs laboratorietester av blod och urin. Om vi pratar om ett barn är det nödvändigt att kontrollera med föräldrarna om han tidigare har haft påssjuka, om han har haft kontakt med sjuka människor.
Vid misstanke om kronisk sialadenit specificeras den årliga frekvensen av återfall, körtelns storlek vid olika perioder av den inflammatoriska processen. Uppmärksamhet ägnas åt hudens tillstånd över det drabbade området, salivvätskans volym och natur samt tillståndet hos de utsöndrande salivkanalerna.
Följande är obligatoriskt:
- bedömning av sekretorisk funktion;
- cytologi, mikrobiologi, immunologi av salivsekret;
- kontrastmedicin;
- datortomografi;
- radiosialografi;
- ultraljud;
- punkteringsbiopsi.
Många pediatriska patienter är indicerade för elektroencefalografi, vilket är nödvändigt för att bedöma störningar i hjärnans bioaktivitet.
Obligatorisk instrumentell diagnostik inkluderar sialometri, vilket innebär att man använder en polyetenkateter, som efter preliminär bougienage förs in i spottgången. Manipulationen utförs på fastande mage och själva proceduren varar cirka 20 minuter. Den ger information om salivproduktionens volym och sekretets fysiska egenskaper. [ 6 ]
Kontrastmedicin utförs i remissionsstadiet av sjukdomen, eftersom det kan provocera fram ett återfall. Radiokontrastlösningar injiceras i spottkörteln med hjälp av en spruta och en polyetenkateter.
Speciell instrumentell diagnostik representeras av följande procedurer:
- cytologi av spottprover;
- Elektroradiografi med kontrastmedel;
- spottkörtelskanningsmetod;
- punktion med biopsi och efterföljande histologi.
Ultraljud utförs oftast i form av sialosonografi - en studie som låter dig undersöka hela bilden av körtelstrukturen. Läkaren har förmågan att upptäcka sklerotiska vävnadsstörningar, blockeringar, tumörprocesser, stenar, bestämma deras antal och storlek.
Vid bakteriell sialadenit detekteras ospecifika förändringar under ultraljud. I ett tidigt utvecklingsstadium noteras en ökning av ekogenicitet och expansion av kanalen, och förekomsten av anekoiska foci indikerar möjlig abscessbildning. [ 7 ]
Magnetisk resonanstomografi och datortomografi gör det möjligt att utesluta förekomsten av stenar i kanalerna och att klargöra djupet av den patologiska processen.
Laboratorietester inkluderar ett allmänt blod- och urinprov, samt salivvätska. Blodet kan visa en hög nivå av leukocyter, vilket är ett av tecknen på en inflammatorisk process. I ett biokemiskt blodprov är sockernivåerna viktiga, och i ett urinprov saltsammansättningen. Leukocyter, var och bakterieflora kan ofta detekteras i salivsekretet. Det är också nödvändigt att undersöka sekretets fysikalisk-kemiska egenskaper.
Differentiell diagnos
Först och främst är det viktigt att fastställa grundorsaken till det patologiska tillståndet, för att ta reda på om sjukdomen är av aterogen, infektiös, neoplastisk, autoimmun eller metabolisk natur. Reumatologisk och autoimmun patologi bör uteslutas.
Interstitiell sialadenit skiljer sig från kronisk parenkymatös sialadenit, sialodochit, tumörprocesser och epidemisk parotit. För diagnostik används en bedömning av typiska symtom, en cytologisk och sialografisk bild i enlighet med sjukdomen.
Generellt sett bör sialadenit särskiljas från spottstenssjukdom, spottkörtelcystor och tumörprocesser. Diagnosen baseras på kliniska symtom, sialometridata, cytologisk undersökning av spottsekret, röntgen och sialografi, punktion och excisionsbiopsi.
Det är viktigt för patienter att förstå att sialadenit eller sialoadenit är två likvärdiga begrepp som är helt utbytbara.
I vissa fall kan sjukdomens kliniska egenskaper och laboratorieparametrar kräva en bredare diagnostisk sökning: i en sådan situation rekommenderas en spottkörtelbiopsi för att fastställa en korrekt diagnos.
Vem ska du kontakta?
Behandling sialadenit
En patient med akut sialadenit ordineras behandling som syftar till att hämma den inflammatoriska reaktionen och normalisera salivproduktionen. Sängläge ordineras under feberns varaktighet. Värmande kompresser och salvförband appliceras på de områden med kompaktering enligt anvisningarna, och fysioterapibehandlingar utförs (ljusbehandling, värmebehandling - Sollux-lampa, UHF, UV-bestrålning). Högkvalitativ munvård tillhandahålls med hjälp av sköljningar och bevattningar.
Vid viral sialadenit har spolning med interferon 5 gånger per dag (vid tidig övning - på 1-2 dagen) god effekt. Om salivfunktionen minskar administreras intraduktalt 0,5 ml antibiotikalösningar av 50 000-100 000 ED penicillin och streptomycin med 1 ml 0,5% novokain. Dessutom utförs en blockad med novokain och penicillin eller streptomycin. Om varig inflammation fortskrider och fokus på vävnadssmältning upptäcks, förskrivs kirurgi.
Pilokarpin för sialadenit tas oralt, upp till fyra gånger om dagen, 6 droppar av en 1% lösning. Sådan behandling är lämplig vid serös inflammation. En god effekt noteras vid applicering av kompresser med dimetylsulfoxid, dimexid, vilket ger en smärtstillande, antiinflammatorisk, antiödemativ och bakteriedödande effekt. Kompressen placeras på inflammationszonen i ungefär en halvtimme per dag. Behandlingsförloppet består av tio procedurer, eller tills lindring uppstår.
Vid gangrenös sialadenit och svår sjukdomsförlopp föreskrivs kirurgisk behandling, som består i att öppna körtelkapseln: ingrepp på parotidkörteln utförs med Kovtunovich-tekniken.
Vid kronisk sialadenit inriktas behandlingen främst på att öka immuniteten, optimera salivfunktionen, förhindra återfall, förbättra vävnadstrofism, eliminera trängsel och hämma sklerotiska och degenerativa processer.
Följande läkemedel ingår i komplex terapi:
- natriumnukleinat 0,2 g tre gånger om dagen i två veckor (vid kronisk sialadenit bör sådana kurser genomföras upp till tre gånger om året);
- kaliumjodid 10 %, 1 msk tre gånger dagligen i 8–12 veckor (patientens kropps jodkänslighet bör beaktas).
Under behandling med natriumnukleinat kan mindre biverkningar uppstå i form av epigastrisk smärta och dyspepsi. Sådana fenomen försvinner helt efter avslutad läkemedelsintag.
Kaliumjodid är kontraindicerat vid överkänslighet mot jod, graviditet, pyodermi.
En novokainblockad utförs en gång var tredje dag, i en kur om 10 blockader. Intramuskulära injektioner av Pyrogenal ges (en kur om 25 injektioner, en gång var tredje dag), subkutana injektioner av 0,5% galantamin (en kur om 30 injektioner à 1 ml).
Patienter med kanalstenos ordineras proteolytiska enzympreparat (kymotrypsin, trypsin), samt injektion av ribonukleas 10 mg intramuskulärt i kombination med elektrofores av deoxiribonukleas (upp till 10 procedurer i 20 minuter).
Galvanisering för kronisk sialadenit indiceras i form av dagliga procedurer i 4 veckor, i kombination med strålbehandling.
Kirurgisk behandling utförs sällan, endast vid bristande effekt av läkemedelsbehandling, såväl som vid regelbundna återfall av den inflammatoriska sjukdomen (mer än tio gånger per år), åtföljda av en purulent process, uttalade funktionella störningar, strikturer och atresi. Enligt indikationer används metoden flow bougienage, total plastikkirurgi i munnen, körtelresektion med bevarande av ansiktsnervens grenar och blockering av parotiskanalen.
Antibiotika
Antibiotikabehandling är lämplig för bakteriell sialadenit och beror på hur allvarlig den infektiösa processen är. [ 8 ]
De läkemedel som valts är ofta skyddade penicillinantibiotika och cefalosporiner som hämmar aktiviteten hos β-laktamaser:
Amoxiclav |
Läkemedlet amoxicillin och klavulansyra förskrivs oralt till vuxna i en daglig dos på 1500 mg (uppdelat i två doser). Biverkningar i form av illamående eller diarré är milda och går över snabbt. För att förhindra dessa reaktioner rekommenderas att läkemedlet tas tillsammans med mat. |
Sulbactomax |
Ett preparat av sulbaktam och ceftriaxon för intramuskulära injektioner. Daglig dos är 1–2 g, administrerat var 24:e timme. Behandlingstiden bestäms av läkaren. Möjliga biverkningar är mer typiska vid långvarig användning. Dessa inkluderar candidiasis, mykos, sekundära svampinfektioner, enterokolit och dyspepsi. |
Piperacillin-Tazobaktam |
Ett kombinerat antibakteriellt läkemedel som administreras till patienter som intravenösa infusioner var 8:e timme med 4,5 g. Den dagliga dosen kan justeras av läkaren beroende på infektionens svårighetsgrad. Möjliga biverkningar: diarré, illamående, kräkningar, hudutslag. |
Om gramnegativa mikroorganismer detekteras förskrivs fluorokinolonläkemedel. I komplexa fall används kombinationsbehandling - till exempel karbapenem, metronidazol och vankomycin.
Sjukgymnastikbehandling
I det inledande skedet av den inflammatoriska processen med förhöjd kroppstemperatur används inte fysioterapi. Patienten rekommenderas att dricka alkaliskt mineralvatten (t.ex. Borjomi) mot bakgrund av läkemedelsbehandling. Från cirka 3-4 dagar är det möjligt att använda UHF-terapi i en icke-termisk dos, elektrofores av antiinflammatoriska läkemedel.
Vidare, för att behandla akut sialadenit, kan läkaren ordinera:
- Ultraviolett bestrålning av det drabbade området börjar med två biodoser, ökar sedan med 1 biodos, vilket ger 6 biodoser. Procedurerna utförs varannan dag.
- Fluktuation av infiltratzonen utförs i sessioner om 8–10 minuter. Terapiförloppet omfattar 10 sessioner.
- Efter att ha eliminerat tecken på akut inflammation, för att påskynda resorptionen av infiltratet, används följande:
- Infraröd bestrålning i 20-minuterssessioner, i en period av 10-12 sessioner.
- Ultraljudsbehandling med en intensitet på 0,05–0,2 W/cm², varaktighet upp till 5 minuter, behandlingstid 10 sessioner.
- Elektrofores av 3% kaliumjodid, varande 20 minuter, under en period av 10-12 sessioner.
För att lindra smärta rekommenderas laserbehandling som varar i 2–3 minuter, under en period av 8 till 10 sessioner.
Spottkörtelmassage för sialadenit
Intraoral (intrabuccal) massage förbättrar blod- och lymfflödet, stimulerar bioaktiva punkter och förbättrar spottkörtelns funktion. Ingreppet utförs i flera steg, inklusive allmän uppvärmning av mjukvävnader, arbete med spottkörtlar och muskler samt påverkan på kranialnervernas utgångspunkter.
Massagerörelser som strykningar, punkttryck och myoextensiv knådning används. Ingreppet utförs med rena händer; sterila kirurgiska handskar kan användas.
Spottkörtlarna masseras med mjuka rörelser, med början från periferin till området kring utsöndringskanalerna.
Efter sessionen ska patienten skölja munnen med en antiseptisk lösning.
Massage utförs inte bara för att förbättra trofismen i körtelvävnaderna, utan också för att bedöma mängden saliv, dess färg, konsistens och smakegenskaper.
Örtbehandling
Traditionella behandlingsmetoder får endast användas i ett tidigt skede av sialadenitutveckling, eller endast för att förebygga denna sjukdom. För att lindra symtomen rekommenderar läkare att dricka mycket vätska under läkemedelsbehandling, inklusive infusioner och avkok av örter som har antiinflammatorisk aktivitet.
- Myntte stimulerar salivutsöndringen, lindrar smärta, uppfriskar och eliminerar obehaglig smak i munnen.
- Kamomillte har antiinflammatoriska och avsvällande effekter.
- Hallonbladste påskyndar sårläkning och har en antiinflammatorisk effekt.
För dagliga munsköljningar kan du använda infusioner av följande örtblandningar:
- hallonblad, odödliga blommor, åkerfräken;
- pepparmyntsblad, grobladskott, fläderblommor;
- kamomillblommor, eukalyptus och salviablad.
Sköljning med tallvatten ger en god effekt. För att förbereda botemedlet, koka 0,5 liter vatten, tillsätt 2 matskedar (med en bild) tallbarr (gran eller tall), täck med lock, låt svalna helt, filtrera. Använd för sköljning 2-3 gånger om dagen, eller efter varje måltid.
Du bör inte självmedicinera om sjukdomen manifesterar sig med svår smärta, stenbildning eller suppuration.
Kirurgisk behandling
I vissa fall räcker inte enbart medicinering för att eliminera sialadenit. I sådana situationer kan kirurgiskt ingrepp krävas.
Vid blockering av spottkörtelns utsöndringskanal krävs kirurgiskt ingrepp. Under lokalbedövning avlägsnar läkaren orsaken till blockeringen och utför antiseptisk behandling. Under den postoperativa perioden ordineras antibakteriell och symptomatisk behandling, och vid behov utförs ytterligare putsning av utsöndringskanalen med efterföljande sköljning.
Kronisk sialadenit kännetecknas av frekvent återkommande sjukdom, vilket med tiden kan leda till fullständig eller partiell skleros av körtelvävnaden och bildandet av bindvävsstrukturer. Om detta händer avlägsnas den drabbade körteln.
Vid sialadenit är det att föredra att utföra endoskopiska minimalinvasiva ingrepp. Idag har kirurger speciella elastiska endoskop, med vilka de kan penetrera de minsta körtelkanalerna. Under endoskopi kan läkaren undersöka kanalen fullständigt, ta biomaterial för undersökning, fragmentera och ta bort orsaken till obstruktionen.
Vid sialolithiasis är det nödvändigt att avlägsna spottkörtelstenen med hjälp av interventionell sialendoskopi eller direkt kirurgiskt avlägsnande. [ 9 ], [ 10 ]
Flera typer av minimalinvasiva behandlingar har föreslagits för behandling av spottkörtelstenar, inklusive interventionell sialendoskopi (iSGE), extrakorporeal stötvågslitotripsi (ESWL) [ 11 ] och kombinerade endoskopiska kirurgiska ingrepp. [ 12 ] Valet av rätt behandling bör inkludera kriterier som den drabbade körteln, antalet och storleken på stenarna, platsen och förhållandet till kanalen. Den minst skadliga metoden är alltid den föredragna behandlingsmetoden. [ 13 ]
Postoperativa komplikationer som smärta, ärrbildning och nervskador är vanliga. Patienter som genomgick operation upplevde besvär som xerostomi (upp till 31 %), smakförändringar (16,3 %), hematom (upp till 14 %), ansiktsnervskador (8 %) och lingualnervskador (12 %). [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Förebyggande
Förebyggande åtgärder för att förhindra utvecklingen av sialadenit är inte specifika. Kärnan i förebyggande åtgärder är en komplett, högkvalitativ och balanserad kost, en hälsosam och aktiv livsstil och utrotning av dåliga vanor. Efterlevnad av sådana enkla men viktiga regler minskar sannolikheten för många patologier.
Förekomsten av sialadenit kan vara direkt relaterad till andra sjukdomar i munhålan och ÖNH-organen. Brott mot mikroflorans förhållande i munnen, inträde av patogena mikroorganismer i blodet eller lymfflödet kan provocera utvecklingen av en inflammatorisk process. Nästan alla kroniska infektiösa och inflammatoriska områden kan betraktas som en predisposition för uppkomsten av sialadenit. Dessutom påverkar alla infektionssjukdomar kroppens immunförsvar negativt som helhet. För att förebygga många sjukdomar är det därför viktigt att upprätthålla immuniteten på alla möjliga sätt, snabbt behandla alla sjukdomar (inklusive kroniska), utesluta hypotermi och stress, och under vinter-vårperioden ta ytterligare multivitaminpreparat som rekommenderas av den behandlande läkaren.
Andra obligatoriska förebyggande åtgärder:
- regelbundna hygienprocedurer, högkvalitativ rengöring av munhålan och tänderna;
- undvika konsumtion av grova livsmedel som kan skada munslemhinnan;
- sluta röka;
- stärka immunförsvaret;
- rätt val av tandborste och munvårdsprodukter.
Om några problem uppstår, såsom torr munslemhinna, svullnad eller smärta i spottkörtlarna, bör du omedelbart kontakta en läkare. Snabb medicinsk vård hjälper till att förhindra utveckling av inflammation och förhindra biverkningar.
Prognos
Akut sialadenit slutar med återhämtning hos den överväldigande majoriteten av patienterna. Dödliga fall har dock också beskrivits: detta kan hända om en purulent-nekrotisk process utvecklas i körteln, såväl som om patologin sprider sig till nervsystemet.
Prognosen för kronisk sjukdom är relativt gynnsam. I denna situation används konceptet "villkorlig" återhämtning: det tillämpas om patientens remissionsperiod varar mer än tre år.
Patienterna observeras i flera år, förebyggande av exacerbationer utförs, vilka vanligtvis inträffar 1-2 gånger per år, oftare i kallt väder. Som ett resultat av korrekt ordinerad behandling kan långvarig remission uppstå. I vissa fall noteras bildandet av spottsten i körtelkanalen.
Förutsatt att immunförsvaret är i normalt tillstånd, observeras munhygien, behandlas samtidiga patologier och elimineras befintliga infektiösa foci, försvinner sialadenit helt inom 14 dagar.

