
Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Röntgenbilder av revbenen
Medicinsk expert av artikeln
Senast recenserade: 06.07.2025
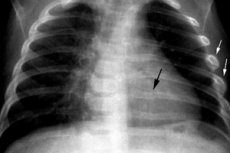
Bland de många diagnostiska undersökningarna är revbensröntgen en av de vanligaste. Oftast föreskrivs proceduren vid misstanke om revbensfraktur. Om flera skador upptäcks kan läkaren insistera på att utföra en undersökningsröntgen, vilket är nödvändigt för att få mer objektiv och fullständig information om skadan. En undersökningsröntgen visar befintliga skador på inre organ och bröstkorgen som helhet.
Vid röntgenundersökning av revbenen visualiseras benmekanismens tillstånd, och även ryggraden kan delvis ses. Graden av joniserande strålning anses inte vara farlig för människors hälsa, så röntgen kan betraktas som ett bra alternativ till ultraljud, [ 1 ] datortomografi och magnetisk resonanstomografi. [ 2 ]
Indikationer för förfarandet
Bröstkorgens skelett är ett pålitligt skydd för de inre organen. En röntgen av revbenen är i själva verket samma röntgen av bröstkorgen, under vilken det är möjligt att undersöka inte bara benstrukturer, utan även hjärta, lungor, luftvägar och ryggrad. Under undersökningen kan läkaren se skador eller en kränkning av benens form, eller utvecklingen av någon patologisk process.
En röntgenundersökning av revbenen är nödvändig om specialisten misstänker förekomsten av sådana sjukdomar och tillstånd:
- traumatiska bröstskador;
- kränkning av revbenens integritet;
- tumörprocesser i bröstorganen;
- främmande föremål i bröstområdet;
- lungpatologier;
- bentuberkulos;
- nedsatt benbildning, rakit;
- sjukdomar i ryggraden;
- diafragmatiska bråck.
Röntgen av revbenen ordineras ofta inte bara som en del av diagnosen av sjukdomen, utan också för att studera patologins dynamik och bestämma behandlingstaktik. [ 3 ]
Förberedelse
Det finns praktiskt taget inget behov av förberedelser för patienten. En dag före den planerade undersökningen är det lämpligt att utesluta produkter som orsakar ökad gasbildning i tarmarna (ärtor, vitkål, kolsyrade drycker), eftersom överskott av gaser kommer att lyfta diafragman och sätta tryck på lungorna och revbenen.
Omedelbart före röntgenundersökningen ombeds patienten att ta av sig ytterkläderna och klä av sig upp till midjan. Om det finns några dekorationer i nacken eller bröstet måste dessa tas bort. Om en person har långt hår måste det vara uppsatt: det får inte falla in i bildområdet.
Före undersökningen bör patienten informera radiologen om tidigare patologier, kirurgiska ingrepp på bröstorganen, förekomst av främmande föremål, implantat i det undersökta området. Kvinnor måste informera om graviditet.
Det rekommenderas att ta med alla medicinska dokument som läkaren kan behöva: resultat av tidigare utförda undersökningar, fastställda diagnoser, journaler med föreskriven behandling etc. Allt detta kan hjälpa specialisten som dechiffrerar röntgenbilden att dra en mer informativ slutsats. [ 4 ]
Vem ska du kontakta?
Teknik Röntgen av revben
I de flesta fall utförs revbensröntgen i direkt och lateral projektion. Denna metod möjliggör bedömning av bröstkorgens allmänna tillstånd. Om vi talar om ett visst område av bröstkorgen utförs riktade röntgenbilder av de drabbade revbenen.
Patienten klär av sig till midjan, pressar bröstet mot skärmen och andas djupt in (så att bröstet expanderar) medan han håller andan. I det ögonblick då interkostalutrymmena expanderar blir kostalkonturerna tydligare: det är då specialisten tar bilden.
Patientens positionering under revbensröntgen kan variera beroende på vilket område som undersöks och patologins natur. Till exempel, när man gör en direkt posterior bild av de nedre revbenen, placeras personen horisontellt på rygg. I detta fall bör den medioklavikulära linjen på den sida som diagnostiseras vara placerad längs den mittersta longitudinella linjen på soffan. Övre extremiteten är utsträckt längs kroppen, benen är böjda vid knäna. Längs frontalplanet bör kroppen vara parallell med soffan. Denna position möjliggör en god vy av de nedre revbenen, särskilt mot bakgrund av intensiv mörkfärgning av levern. [ 5 ]
Om det är nödvändigt att göra en direkt främre revbensröntgen, placeras patienten på mage, en liten upphöjning placeras under huvudet och ansiktet vänds åt motsatt sida jämfört med den diagnostiska sidan. Armarna ska vara utsträckta längs kroppen, underarmen och handryggen ska vara intill bordet.
Vid en bild av det laterala revbenet placeras patienten på den sida som diagnostiseras, med de övre extremiteterna upphöjda och placerade bakom huvudet. Kroppens frontala plan är parallellt och det sagittala planet är vinkelrätt mot soffan.
För att få en främre sned bild, vilket är nödvändigt för att studera tillståndet hos de anterolaterala revbenssektionerna, placeras personen på buken. Den halva av bröstkorgen som ska diagnostiseras ska ligga tätt intill soffans yta, och den motsatta halvan ska vara något upphöjd. Kroppens frontala plan ska skära soffans plan i en vinkel på 40-45 grader. Övre extremiteten på undersökningssidan är utsträckt längs kroppen, med ryggytan intill soffans yta. Den andra armen är böjd vid armbågen, handflatan vilar på bordet. Kriteriet för adekvat positionering är att få en tydlig bild av revbenens anterolaterala sektioner. [ 6 ]
För att få en posterior sned bild, som är nödvändig för att studera tillståndet hos revbenens posterolaterala sektioner, placeras patienten horisontellt på rygg och vrider sig längs kroppens längdaxel åt höger eller vänster (beroende på vilken sida som ska undersökas), tills vinkeln i skärningspunkten mellan kroppens frontala plan och soffan når 40-45 grader. Förhöjningar kan placeras under rygg, bäcken, lår och knä. Den övre extremiteten på den undersökta sidan sträcks ut längs kroppen, och den andra flyttas bakåt och vilar på soffan.
Förutom en översiktlig bild i olika projektioner är det ibland nödvändigt att utföra en riktad röntgen. För detta försöker man föra den del av revbenet med misstänkt patologi till den centrala eller kantbildande positionen.
Kontraindikationer till proceduren
Det är viktigt att komma ihåg att det finns kontraindikationer för att utföra revbensröntgen:
- graviditetens första trimester (eller hela graviditetsperioden, beroende på situationen);
- patientens allvarliga tillstånd, olika dekompenserade tillstånd;
- öppen pneumothorax, blödning;
- psykiska störningar, otillräckligt beteende;
- ibland – patienten är överviktig.
De flesta experter påpekar att det inte finns några absoluta kontraindikationer för att utföra revbensröntgen, och för patientkategorier som gravida kvinnor och barn bör undersökningen endast utföras vid strikta indikationer och när det är omöjligt att använda andra alternativa diagnostiska metoder. [ 7 ], [ 8 ]
Normal prestanda
De strukturella elementen som begränsar brösthålan är revbenen, mjukvävnaderna och diafragman. Brösthålans gränser är:
- ventrala gränsen – sternala segment;
- dorsal kant – kotkroppar och revben;
- laterala kanter – revben, interkostal mjukvävnad, subkutan struktur;
- kaudala gränsen – diafragma.
Den kraniala thorakala regionen begränsas av mjukvävnaden i den ventrala cervikala regionen och ingången till brösthålan.
Under diagnostiken av ovanstående strukturer och organ är det viktigt att tydligt bedöma lokaliseringen av den patologiska processen. Vid behov bör ytterligare röntgenbilder tas från andra projektioner.
En röntgenbild av ett brutet revben visar objektiva tecken – i synnerhet frakturlinjen, som är ljusare på bilden än benet. Det är också möjligt att förändra benstrukturen eller att fragment har förskjutits. Ett indirekt symptom kan vara en förändring i intilliggande mjukvävnader, vilket också syns tydligt på bilden – det är en mörkfärgning av revbenet på röntgenbilden, försvinnandet av fysiologisk upplysning i ledområdet, förtjockning och kompaktering av mjukvävnadernas skugga, vilket beror på bildandet av hematom och ödem. [ 9 ]
En röntgenundersökning av en revbensfraktur visar inte alltid specifika tecken, så läkaren måste ofta ordinera en datortomografi för patienten.
En sjukdom som Lyushkos revben är en onormal utveckling av revbensbrosket, där deras främre del är delad. Sjukdomen är övervägande ensidig, men den kan inte kallas en patologi, eftersom den inte är komplicerad av någonting och inte påverkar en persons livskvalitet. [ 10 ]
På röntgenbilden framträder Lushko-ribban som en tät formation, delad i den främre delen, vanligtvis lokaliserad nära bröstbenet. Defekten upptäcks ganska sällan (cirka 1 % av fallen).
Kondrom är en godartad tumör som bildas på basis av mogen broskvävnad (främst hyalint brosk). Neoplasmen växer och utvecklas långsamt och är asymptomatisk under lång tid. De första tecknen börjar besväras av kompression av omgivande vävnader, med spridning till pleura och skador på nervfibrer. I sådana situationer noteras deformation av bröstet och uppkomsten av kostal smärta. Kondrom lokaliserat på skelettben kan bestämmas med hjälp av en vanlig röntgen. Om en sådan tumör till exempel är lokaliserad på kostalbågen, kan röntgenbilden se fokus för dysplasi och själva den cystiska neoplasmen. Revbenskondrom syns inte på en röntgenbild mot bakgrund av mjukvävnad, eftersom det inte är radiopakt. Därför används diagnostiska metoder som datortomografi, magnetisk resonanstomografi, samt biopsi och undersökning av en mikropreparation för andra tumörlokaliseringar. [ 11 ]
En annan medfödd patologi – halsrevben – kännetecknas av förekomsten av ytterligare revben i ryggradens cervikala segment. Halsrevbenen på en röntgenbild ser ut som benplattor symmetriskt placerade på sidorna av ryggraden. Normalt saknas de, och deras upptäckt gör att vi kan tala om en utvecklingsanomali. Mer sällan finns sådana halselement endast på ena sidan.
Numrering av revben på röntgenbild
Revbenen är numrerade från topp till botten: när de närmar sig bäckenområdet blir dessa ben mjukare och tunnare.
Det första revbenet ligger nära nyckelbenet, och det tionde ligger strax under xiphoidprocessen. Kroppen på de första sju revbensparen har en gradvis övergång till broskvävnad, sedan ansluter de till revbenen.
De första och starkaste sju paren revben kallas äkta, och det åttonde, nionde och tionde paret kallas falska revben, eftersom de har en broskig förbindelse mellan sig. Det elfte och tolfte paret är rörliga, fria och är fästa endast på ena sidan - vid ryggraden.
En vuxens skelett består normalt av tolv par revben. Det händer att ett barn under utvecklingen utvecklar ett trettonde par, lokaliserat i nivå med den sjunde eller åttonde halskotan. En annan sällsynt anomali är bildandet av ett rudimentärt revben i halsregionen.
Komplikationer efter proceduren
Det finns en viss fara med att göra en röntgenundersökning av revbenen under graviditeten. Den största sannolikheten för komplikationer uppstår under första trimestern - det vill säga de första 12 veckorna av graviditeten. Det är under denna period som det blivande barnets vitala system bildas. [ 12 ] Därför kan exponering av moderns kropp för ett stort antal röntgenstrålar ha olika negativa effekter, beroende på vilken period undersökningen genomförs:
- första 2 veckorna av graviditeten: embryondöd, spontan abort, ektopisk implantation;
- 3-4 veckor: tidiga fosterutvecklingsstörningar, spontan abort;
- 5-6 veckor: onormal utveckling av barnets körtelsystem, störningar i bildandet av immun-, nerv- och hematopoetiska system;
- Vecka 7: utveckling av störningar i matsmältningssystemet och metaboliska processer;
- 8:e veckan: patologier i muskuloskeletala systemet, bildandet av munhålan;
- Vecka 9: utveckling av sjukdomar i andnings- och reproduktionssystemet;
- 10–11 veckor: hjärtfel, tandproblem;
- Vecka 12: problem med utvecklingen av immunitet och funktionen hos barnets sköldkörtel.
Efter 12 veckor minskar strålningens negativa inverkan på fostret. Läkare avråder dock starkt från röntgen för kvinnor utan övertygande indikationer. Om möjligt är det bättre att vänta till slutet av graviditetsperioden och först då utföra diagnostik. [ 13 ]
Om det finns en revbensskada eller annat problem där andra diagnostiska metoder inte kan användas, och en röntgenundersökning är oumbärlig, utförs undersökningen i enlighet med följande rekommendationer:
- kvinnors bäcken- och bukområden är täckta med skyddande förkläden och kuddar;
- informera den blivande modern om möjliga konsekvenser och komplikationer.
Konsekvenser efter ingreppet
Förekomsten av negativa konsekvenser eller komplikationer efter revbensröntgen är extremt sällsynt. Om patienten inte har några kontraindikationer för undersökningen, och själva röntgenundersökningen utförs korrekt med speciell skyddsutrustning, kan negativa konsekvenser uppstå med extremt låg sannolikhet.
I allmänhet beror sannolikheten för biverkningar på patientens individuella strålkänslighet, mängden och varaktigheten av strålningen. Teoretiskt sett är reaktioner möjliga:
- från nervsystemet (ökad irritabilitet, huvudvärk, yrsel, sömnstörningar);
- från matsmältningskanalen (illamående, kräkningar, diarré, aptitförändringar, muntorrhet, uppkomsten av en obehaglig smak i munnen);
- från det hematopoetiska systemet (minskade nivåer av neutrofiler och lymfocyter, monocyter, i sällsynta fall - mindre eosinofili, trombocytopeni).
Kvinnor löper större risk för komplikationer under graviditeten.
Skötsel efter proceduren
Det finns inga strikta restriktioner eller specifika rekommendationer gällande vård och behandlingsregim efter en röntgen av revbenen. Vissa restriktioner kan vara direkt relaterade till den skada eller patologi som röntgenundersökningen ordinerades för.
Vissa patienter oroar sig för den strålningsexponering som patientens kropp utsätts för under diagnosförfarandet. Det viktigaste för att påskynda borttagningen av radioaktiva ämnen från kroppen är att följa en drickrutin med minst 2 liter vatten per dag. Förutom vatten får man dricka färskpressade juicer, fruktdrycker och grönt te. Det är tillåtet att dricka lite torrt rött vin. Druvor, granatäpplen, nötter och mejeriprodukter har också strålningsdämpande egenskaper. Katrinplommon, linfrön och nässlor är användbara. Det är lämpligt att inkludera gräddfil, keso, morötter, rödbetor, bovete och skaldjur i kosten. Men man bör undvika produkter med konserveringsmedel, färgämnen, aromer och smaktillsatser, samt rökt mat och halvfabrikat.
Röntgen av revbenen är säkra, även om de endast utförs om det är indicerat, eftersom de innebär en viss grad av strålning. Undersökningen föreskrivs endast om andra diagnostiska metoder inte kan ge tillräcklig information om patientens tillstånd. Röntgen bör inte vara skrämmande: om du följer alla läkarens rekommendationer kommer diagnostiken inte att orsaka utveckling av negativa manifestationer och konsekvenser i kroppen.

